Наука располагает данными о восьми видах герпеса. Наиболее известные — это вирусы первого и второго типа ВПГ-1 и ВПГ-2, которые вызывают заболевание на лице и половых органах. У значительной части людей к ним выработаны антитела, благодаря чему не происходит первичное заражение. Генитальный герпес при беременности требует обязательного лечения и серьезного отношения.
Содержание
Пути заражения
Герпес присутствует в организме практически каждого человека. 90% населения Земли является носителем первого или второго типа ВПГ. При этом у части людей болезнь никогда себя не проявляет.
Передается вирус от матери к ребенку при рождении, но вероятность заражения ничтожно мала и составляет 1-2%.
Генитальный герпес — распространенное заболевание, относящееся к группе ЗППП.
Вероятность заражения высока как при контакте с больным человеком, так и с носителем вируса.
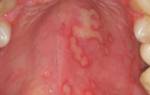
Основной путь передачи половой, орально-генитальный или генитальный. Часто при этом ВПГ-2 поражает и слизистые рта.
Возможно заражение бытовым путем, но инфицирование в бассейне или при посещении туалета исключено.
Выделяют типы путей передачи вируса:
- горизонтальный — вирус передается от одного партнера к другому;
- вертикальный — заражение происходит внутриутробно или в родах;
- аутоинокуляция — больной переносит инфекцию с одного места локализации в другое, например, при несоблюдении правил гигиены.
Симптомы
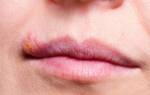
Поражает чаще всего гениталии, но может проявляться и на лице. Симптомы инфицирования такие же, как при заражении ВПГ-1.
Перед видимым проявлением кожу в области гениталий, заднего прохода, лобка покалывает, появляется ощущение ползающих мурашек.
Высыпает и на слизистых шейки и тела матки. После высыпания больные чувствуют зуд, жжение, боль.
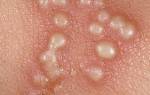
Сыпь имеет вид мелких пузырьков, наполненных жидкостью. Область поражения быстро увеличивается, постепенно пузырьки сливаются в одну болячку, лопаются, появляются сухие корочки.
Все это сопровождается нестерпимым зудом, язвочки очень болезненны после схождения корочек.
Болезнь не оставляет рубцы, шрамы, пятна на коже.
В большинстве случаев паховые лимфоузлы увеличиваются, причем симметрично.
Иногда бывает так, что симптомы атипичны. Высыпаний нет, влагалищные выделения усиливаются, дурно пахнут, наружные половые органы набухают, становятся болезненными.
Отмечается сильное покраснение, зуд и жжение в интимной зоне, на слизистых половых органов образуются трещины и эрозии.
Мочеиспускание затрудняется. Из мочеиспускательного канала также могут появиться выделения.
Часто к общему заболеванию присоединяется грибковая суперинфекция. Болезнь затягивается и лечение затрудняется.
При обычном течении болезни она проходит самостоятельно через 7-10 дней, но вирус продолжает выделяться еще 4-6 дней.
Перед видимым течением болезни вирус тоже активно выделяется, в этот период наиболее вероятно заражение.
При первичном инфицировании температура тела повышается до субфебрильной, общее самочувствие ухудшается. Возможно появление болей в мышцах — миалгии.
В редких случаях может произойти острая задержка мочи, или развиться асептический менингит.
Гораздо чаще заболевание протекает скрыто. В 8 случаев из 10 больная даже не подозревает о его наличии.
Часто болезнь ошибочно принимают за молочницу и лечат самостоятельно. Это осложняет положение беременной.
Виды генитального герпеса у беременных
От вида герпесвирусной инфекции зависит, опасен ли герпес в интимной зоне при беременности.
Если это первичный эпизод, то да, несомненно, опасен. Если это рецидив, особой опасности нет.
Диагностику должен проводить врач.
Первичный генитальный герпес
При беременности иммунитет снижается, тем самым защищается новая жизнь.
В этот период женщина может впервые отметить у себя проявления генитального герпеса. Появляются высыпания, зуд, затем образуются сухие болезненные корочки.
Однако это вовсе не значит, что это именно первичный вид заболевания. Возможно, ранее оно протекало бессимптомно, или атипично — женщина и не подозревала, что она больна.
В этом случае у нее выработаны антитела к вирусу, и опасаться нечего.
Отличить первичный эпизод от первого видимого рецидива поможет анализ крови на наличие антител.
Присутствие иммуноглобулина G (IgG) означает, что это рецидив болезни. Он не несет угрозу здоровью плода.
Отсутствие и IgG и IgM или наличие IgM без IgG свидетельствуют о том, что заражение первично. Такое инфицирование губительно для плода на любом сроке.
Заражение в первом триместре обычно заканчивается выкидышем.
В третьем — тяжелыми уродствами плода, практически несовместимыми с жизнью.
Самый тяжелый из возможных случаев — инфицирование женщины незадолго до родов.
Новорожденный заражается во время прохождения родовых путей. Последующее лечение малоэффективно — в 80 % случаев ребенок погибает.
К счастью, встречается первичное инфицирование очень редко.
Рецидивирующий генитальный герпес
У беременных обычно учащаются рецидивы заболевания и имеют типичную симптоматику.
Если при планировании беременности проявился герпес, это дает возможность провести своевременную терапию.
Беременеть можно вскоре по окончанию курса лечения — выработанные в организме женщины антитела будут присутствовать до самой глубокой старости.
Рецидивирующий герпес при беременности для малыша достаточно безопасен.
Чем опасно заболевание во время беременности
При беременности опасно первичное инфицирование, особенно в первом и третьем триместрах.
Рецидивирующая герпесвирусная инфекция значительно менее страшна — плод заражается в 2-3% случаев.
Последствия первичного заражения генитальным герпесом при беременности для ребенка трагичны:
- внутриутробная гибель малыша;
- самопроизвольное прерывание беременности;
- патологии в формировании плода;
- поражение центральной нервной системы и внутренних органов, в первую очередь печени.
Необходимо знать, чем опасен герпес при беременности.
В первом триместре приводит к замиранию зародыша или выкидышу.
Во втором триместре поражаются внутренние органы малыша, мозг, сердце, легкие. Ребенок может родиться мертвым или умереть в первые дни жизни.
В третьем триместре заражение малыша происходит в половине всех случаев.
При рецидивирующем герпесе плод защищен благодаря антителам к вирусу, выработанным материнским организмом.
Риск инфицирования составляет всего две сотые процента.
Диагностика заболевания
Обычно диагноз ставят по клинической картине. При необходимости назначают лабораторные исследования:
- ПЦР — полимеразная цепная реакция. В качестве биоматериала используют кровь из вены или капилляра, утреннюю порцию мочи, соскоб с пораженного участка. Суть метода состоит в повторном копировании части ДНК вируса и последующим определением типа вируса. Наиболее распространенное исследование, которое дает достоверные результаты даже при низкой концентрации вируса.
- РИФ — реакция иммунофлюоресценции. Биоматериал обрабатывается специальным веществом, после чего антитела начинают светится и видны под микроскопом.
- ИФА иммуноферментный анализ. Бывает качественным (определяется класс и наличие иммуноглобулинов) и количественным (их концентрация).
Диагностику проводят больной также незадолго до родов.
В обязательном порядке исследуют партнера беременной для определения дискордантных пар.
Методы лечения
Врачи придерживаются разных мнений насчет того, как лечить генитальный герпес при беременности.
Однако, в целом, методы одни и те же.
Лечение проводится по одной из выбранных методик:
- противовирусная химиотерапия. Выбирают препараты на основе ацикловира. При плохой переносимости ацикловира выбирают другой препарат. Противовирусную терапию проводят при острых состояниях, рецидивирующих формах герпеса.
- комплексная терапия включает в себя иммунотерапию и противовирусную терапию.
Во время беременности противовирусная терапия проводится как крайняя мера при тяжелом течении заболевания.
Если состояние больной в норме, болезнь протекает без осложнений, лечение проводят все равно. Выбирают иммуностимуляторы, иммуноглобулин внутривенно, гомеопатические средства.
Целью лечения является предотвращение инфицирования ребенка.
Лечение назначают также партнеру беременной, если у него случаются частые рецидивы заболевания.
Если так получилось, что генитальный герпес и беременность совпали во времени, женщины беспокоятся, чем их будут лечить.
Обычно назначают внутривенно иммуноглобулин, три введения через день по 25 мл. За все время проводят три-четыре курса с перерывами.
Терапия отличается в зависимости от срока гестации:
- 1-й триместр. Противовирусную терапию назначают по жизненным показаниям — капельницы ацикловира. Для повышения иммунитета вводят человеческий иммуноглобулин 25 мл в вену капельно три раза через день. В качестве местного средства используют зеленку. Через месяц проводят исследование на наличие и концентрацию антител.
- 2-й триместр. Противовирусная и иммунная терапия проводятся аналогично первому триместру. Местно назначают крем “Ацикловир” до 8 раз в сутки. Применяют ректальные свечи “Виферон-1” дважды в сутки через день. Курс длится 10 дней.
- 3-й триместр. Проводят противовирусную терапию. Назначают ацикловир сроком до трех недель, в лечебной дозировке 400 мг 4 раза в день. Проводят иммунокоррекцию, назначают крем “Ацикловир”. Анализ на определение антител проводят спустя месяц.
Беременных с наличием свежих высыпаний кесарят во избежание инфицирования младенца. Всем больным перед родами обрабатывают влагалище противовирусными средствами.