Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
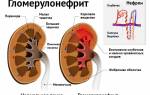
Заболевание широко распространено среди населения и опасно при несвоевременном лечении, как приводит к почечной недостаточности.
При проявлении первых симптомов, необходимо в срочном порядке обратится у вашему лечащему врачу, для диагностики и дальнейшей терапии, во избежание опасных осложнении и последствий.
Причины возникновения
- тонзиллит;
- ОРВИ;
- скарлатина;
- пневмония;
- дифтерия;
- прием алкоголя и наркотических веществ;
- бруцеллез, малярия;
- прием лекарственных средств, которые обладают нефротоксичностью;
- введение сывороток и вакцин;
- переохлаждение.
Поражение почек при остром гломерулонефрите обусловлено образованием иммунных комплексов. После внедрения инфекционного агента, иммунная система организма вырабатывает антитела.
Образованные антитела образуют с антигенами иммунокомплекс, который при взаимодействии с системой комплимента откладывается на базальной мембране почечных клубочков.
Этиология у детей
- бактериальные инфекции (стрептококковые, стафилококковые, энтерококковые);
- вирусные инфекции;
- паразитарные инвазии (токсоплазмоз, малярия);
- грибковые поражения (кандидоз);
- воздействие аллергенов (пыльцы, лекарственных средств);
- введение вакцин и сывороток.
Механизм развития
Выделяют следующие механизмы:
- Оседание иммунных комплексов на мембранах почечных клубочков.
- Повреждение эндотелия капилляров (мелких сосудов), которое вызывает антиген стрептококка. В результате иммунная система вырабатывает антитела, которые направлены против поврежденных клеток.
- Схожесть антигенной структуры почек и стрептококка, поэтому нормальные антитела к стрептококковой инфекции повреждают и почечные клубочки.
Классификация и виды
В зависимости от этиологического фактора гломерулонефрита выделяют:
- установленный (бактериальный, вирусный);
- неустановленный;
- обусловленный иммунными реакциями (образование иммунных комплексов, антител);
- необусловленный иммунными реакциями.
По объему патологических изменений: диффузный, очаговый.
При поражении сосудистого клубочка гломерулонефрит носит название интракапиллярного, полости капсулы клубочка – экстракапиллярного.
Клиническая классификация. В зависимости от проявлений заболевания выделяют:
- Нефритический синдром (артериальная гипертензия, отеки, присутствие в моче клеточных элементов).
- Изолированный мочевой синдром (изменение наблюдаются только в анализе мочи).
- Нефротический синдром (отеки, повышение содержание холестерина в крови, появление в моче белка).
Проявление клинической картины
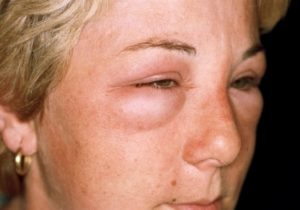
- отечность;
- гипертонический криз;
- мочевая патология.
При исследовании мочи в ней выявляются белок и эритроциты.
Отеки располагаются на лице, появляются в утреннее время. При массивном поражении почек происходит накопление жидкости в перикарде, плевре и брюшной полости.
Стадии течения
По характеру течения выделяют циклическую и латентную форму. Для циклической формы свойственно бурное начало (почечные отеки, болевой синдром в пояснице, снижение количества выделяемой мочи — олигоурия), высокие показатели белка и эритроцитов в моче, повышение артериального давления.
Отечный синдром сохраняется в течение двух-трех недель, затем олигоурия сменяется на полиурию (выделение мочи в большом количестве). Несколько месяцев может сохраняться протеинурия, гематурия.
Латентная форма сопровождается только изменениями в моче. В данном случае заболевание выявляется случайно. Латентно протекающий острый гломерулонефрит опасен тем, что может перейти в хронический.
Диффузное поражение почек с высокими темпами прогрессирования патологии может привести к подострому злокачественному экстракапиллярному гломерулонефриту, который быстро приводит к почечной недостаточности.
Признаки у детей
При классическом варианте течения болезнь имеет бурное начало: лихорадка, озноб, боль в пояснице. Наблюдается снижение объема выделяемой мочи, которая становится ржавого цвета (в связи с присутствием в ней эритроцитов).
Ребенок может набрать несколько килограммов за считанные дни. Это связано с отечным синдром. Повышение цифр артериального давления наблюдается значительно реже, чем у взрослых.
Диагностические меры
Диагноз ставится на основании жалоб (изменение цвета мочи, боли в области поясницы, повышение артериального давления, отеки), данных опроса (недавно перенесенный тонзиллит или другие инфекции, поступление в организм токсических веществ), лабораторного-инструментального, морфологического исследования.
Лабораторные исследования
При первых симптомах заболевания необходимо обратиться к терапевту, семейному врачу или нефрологу. Лечением детей занимается педиатр. При подозрении на острый гломерулонефрит назначают:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, креатинин, мочевина, электролиты, СРП);
- анализ мочи по Нечипоренко;
- анализ мочи по Зимницкому.
Характерные изменения
В крови наблюдается повышение содержания лейкоцитов, ускорение скорости оседания эритроцитов (СОЭ) – признаки воспаления в организме.
Общий анализ мочи. Происходит потеря белка в месте с мочой (протеинурия). О повреждении клубочков свидетельствует моча цвета «мясных помоев» (эритроцитурия).
Снижение концентрации общего белка в крови приводит к формированию отеков. Показатели мочевины, креатина и электролитов определяются для выявления почечной недостаточности и определения ее степени.
Анализ мочи по Нечипоренко представляет собой исследование клеточного состава мочи. При остром гломерулонефрите выявляются эритроциты (в норме отсутствуют).
При проведении анализа мочи по Зимницкому определяется суточный диурез (количество выделенной мочи за сутки), плотность мочи. Для патологии характерно снижение суточного диуреза и плотности.
Инструментальные морфологические методы
Проводится УЗИ почек, компьютерная и магнитно-резонансная томография, на которых выявляются характерные изменения паренхимы почек.
Для его проведения требуется биопсия почки, при которой производится забор тканевого фрагмента органа, содержащий его корковое и мозговое вещество. Морфологическое исследование является наиболее достоверным для правильной постановки диагноза.
Способы терапии
Пациенту рекомендовано соблюдение постельного режима, диеты, строгий учет употребления жидкости и суточного диуреза.
Тактика лечения острого гломерулонефрита направлена на устранение этиологического фактора заболевания, восстановление функции почек.
Наличие инфекционного процесса служит показанием для проведения антибактериальной терапии.
Повышение артериального давление и появление отеков требует назначения гипотензивных препаратов и диуретиков. Лечение гормональными препаратами проводится с целью прекращения формирования иммунных комплексов.
Особенности врачебной тактики на разных стадиях
Так как острый гломерулонефрит — это иммуновоспалительный процесс, назначаются глюкокортикостероиды для подавления иммунной системы и снижения выработки антител.
Применяются преднизолон, дексаметазон. Лечение стероидами начинают не ранее, чем по прошествии 3-4 недель от начала клинических проявлений. Показания к применению:
- нефротическая форма острого гломерулонефрита;
- затянувшееся течение заболевания;
- остаточный мочевой синдром;
- гематурия.
Начальная доза преднизолона составляет 10-20 мг/сут, которая постепенно повышается до 60 мг, затем постепенно снижается до полной отмены препарата.
Длительность курса составляет 5-6 недель. При необходимости назначается поддерживающая доза стероидов в течение длительного периода.
Ингибиторы ангиотензин превращающего фермента (рамиприл, эналаприл, пириндоприл) снижают артериальное давление, защищают почки от дальнейшего повреждения.
При наличии отечного синдрома назначаются диуретики (фуросемид, гидрохлортиазид, торасемид). Во время обнаружения очагов инфекции в организме проводится их санация.
При быстро прогрессирующем гломерулонефрите назначаются цитостатики. Гемодиализ проводят при острой почечной недостаточности.
Лечение детей
Назначается строгая бессолевая и безбелковая диета до полного исчезновения отечного синдрома и нормализации диуреза. Антибиотики назначаются в остром периоде.
Используются стероидные препараты. Для предотвращения тромбообразования, пациенты должны принимать антиагреганты (клопидогрель). Развитие почечной недостаточности служит показанием для проведения гемодиализа.
Народная медицина
Применяется только в комплексе с традиционной терапии. Свойства лекарственных трав используются для улучшения микроциркуляции в почках и уменьшения проявления симптомов.
Рекомендовано употребление клюквенных и брусничных не концентрированных морсов.
Для приготовления лечебного настоя нужно:
- 1 чайная ложка листьев лесной земляники;
- 2 ч.л. листьев повислой березы;
- 3 стл.л семян льна.
Все ингредиенты нужно залить одним литром кипятка и кипятить 5 минут. Настаивайте в течение 30 минут, затем процедите. Режим приема: три раза в сутки по полстакана перед приемом пищи.
Осложнения
При несвоевременно назначенном лечении возможен переход острого гломерулонефрита в хронический. Диффузная и быстропрогрессирующая форма заболевания провоцирует острую почечную недостаточность.
Профилактика и прогноз
Прогноз к выздоровлению благоприятный при адекватном лечении. Благодаря применению стероидов и цитостатиков острая почечная недостаточность и хронизация процесса наблюдается редко.
Необходимо потреблять отваренную соль не более 1 г и жидкость до 1 литра в сутки. Нужно ограничить поступления в организм белка.
К профилактическим мерам относятся предупреждение переохлаждений, санация хронических очагов инфекции, укрепление иммунитета (здоровое питание, физические упражнения), отказ от вредных привычек.