Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Лейкоциты – что это и когда их можно обнаружить
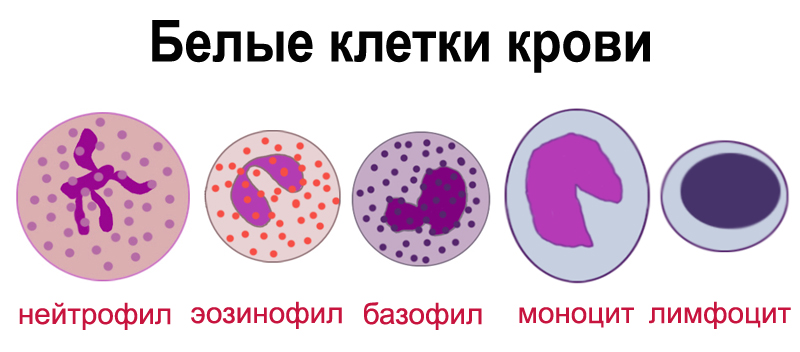
В норме лейкоциты могут обнаруживаться в гинекологическом мазке женщины в небольших количествах либо несколько повышаться по физиологическим причинам. Значительное отклонение от нормы, сопровождаемое признаками фагоцитоза (наличием разрушенных белых клеток) – признак наличия инфекции, вызванной возбудителями разных типов (бактерии, протей, вирусы, грибки).
Норма лейкоцитов в мазке
Мазок со слизистой влагалища – обязательный атрибут осмотра, независимо от наличия жалоб пациентки. Он может браться из трех точек, соответственно норма лейкоцитов составит:
- 0–5–10 – при взятии из уретры (U);
- 0–10–15 – из влагалища (V);
- 0–30 – из шейки матки (цервикального канала, С).
Нормальными также будут результаты:
- 15–20 (V) – при беременности;
- 35–40 (V) – за несколько дней до начала менструации.
Количество лейкоцитов также учитывается при определении степени чистоты влагалища, нормой являются показатели 1 и 2 степени:
- 1 степень – лейкоциты 0–5;
- 2 степень – лейкоциты – 5–10;
- 3 степень – более 10, но меньше 50;
- 4 степень – лейкоциты сплошь.
3 и 4 патологические отклонения характеризуются также ростом показателей условно-патогенной и патогенной флоры, слизи и эпителия.
Причины повышения у женщин
Отход от нормы может быть вызван причинами нескольких групп, в первую очередь это воспалительные процессы в репродуктивных или мочевыводящих органах (если берется мазок из уретры):
-
Цервицит – воспаление шеечного канала матки. Симптомы могут включать: наличие мутных выделений, тянущие боли внизу живота, дискомфорт при половом акте и мочеиспускании.
- Кольпит – воспалительный процесс, развивающийся во влагалище. Среди его признаков: зуд, неприятные ощущения на пораженном участке слизистых, боль в нижней части живота, обильные белесые выделения.
- Эндометрит – острое или хроническое воспаление внутреннего маточного слоя. Проявляется в виде различных выделений, ноющих болей, дискомфорта при интимных контактах. Острое течение может сопровождаться температурой и требует скорейшего обращения к гинекологу.
- Аднексит – появление очага воспаления одновременно в яичниках и придатках. Обострение выражается в болях внизу живота, иногда с одной стороны, температурой, слабостью, менструальными нарушениями. Хроническое течение включает периоды затишья и рецидивов симптомов.
- Уретрит – воспаление мочеиспускательного канала. Заметными проявлениями будет боль при диурезе, гнойные выделения из уретры, отек и покраснение ее краев.
Патогенная микрофлора, вызывающая перечисленные заболевания может быть представлена в том числе (но это не обязательно) инфекциями, проникающими в организм при половых контактах. Эти же возбудители могут вызывать и свои специфичные патологии (ЗППП). Их можно разделить на 4 группы. В 1 группе бактерии могут быть причиной:
- Гонореи (гонококки) и хламидиоза (хламидии) – могут вызвать цервицит, эндометрит и проктит.
- Сифилиса (бледная спирохета), венерической лимфогранулемы и паховой гранулемы (клебсиелла) – общими для этих вензаболеваний являются специфичные кожные проявления (язвы).
- Уреаплазмоза и микоплазмоза – вызывают вагинит, могут сопровождаться воспалительными процессами в органах малого таза. Характеризуются обильными серыми или белесыми выделениями с «рыбным» запахом.
- Туберкулеза половых органов (палочка Коха) – инфекция может попадать в организм не только половым, но и лимфогенным или гематогенным путем (при наличии иных очагов). Может протекать бессимптомно, либо выражаться в отсутствии менструации и резком снижении веса, субфебрильной температуре, острых болях и ночной потливости.
2 группа – это протозойные инфекции, представленные трихомонадой. Занимает первое место по распространенности среди венерических болезней. Трихомониаз характеризуется болевым синдромом (при половом акте и мочеиспускании), обильными выделениями желто-зеленого оттенка с запахом «рыбы», отеком, зудом и жжением наружных органов и слизистой влагалища.
3 группу составляют вирусные инфекции:
- ВИЧ – обуславливает протекание СПИДа и других сопутствующих заболеваний;
- вирусы простого герпеса второго типа и папилломы человека – патологии имеют выраженные кожные проявления;
- цитомегаловирус – развивается практически незаметно, возможна беспричинная лихорадка.
К 4 группе (грибковые инфекции) в первую очередь следует отнести молочницу. Основной причиной кандидоза является снижение общего иммунитета, однако заболевание также предается половому партнеру, что и позволяет включить его в список. Симптомы выражаются в зуде, жжении, творожистых выделениях, резком запахе из влагалища, а также болью при мочеиспускании и интимной близости.
Причиной отклонения от нормы могут стать онкологические заболевания половой сферы – ключевым симптомом будут кровянистые выделения без физиологических причин. Однако более эффективной мерой обнаружения являются плановые осмотры.
Поводом для повышения лейкоцитов в мазке также может оказаться дисбактериоз влагалища, развивающийся на фоне активного размножения условно-болезнетворной микрофлоры – кишечной палочки, гарднерелл, грибков. Если заболевание не сопровождается иными воспалениями, жалоб у женщины может не быть вовсе, либо присутствуют пенистые грязно-белые выделения с рыбным запахом, усиливающиеся после полового акта либо перед началом критических дней.
Причинами возникновения дисбактериоза могут быть:
- гормональные перестройки в период полового созревания, беременности либо ее прерывания, менопаузы, а также эндокринные нарушения;
- снижение общего и местного иммунитета;
- бесконтрольный прием антибиотиков;
- увлечение спринцеваниями;
- физическое и психическое переутомление;
- химические и лучевые метолы терапии;
- частая смена партнеров, оральные контакты, интимные микротравмы;
- инородные тела во влагалище (гигиенические тампоны);
- частое применение местных спермицидных контрацептивов;
- деформации свода влагалища вследствие анатомических особенностей, сложных родов или оперативных вмешательств;
- дисбактериоз кишечника.
Аллергические реакции также могут вызвать повышение лейкоцитов, слизистые могут отреагировать на:
- вводимые интравагинально лекарственные формы или спринцевание, в том числе их органические компоненты (травы);
- интимные косметические средства (смазки);
- сперму партнера (нечасто).
Общая аллергическая реакция организма, независимо от причины, может спровоцировать повышение уровня лейкоцитов.
Также раздражение наружных половых органов, взывающее местное воспаление, может возникать на фоне:
- несоблюдения гигиены;
- переохлаждения или перегрева;
- использование неудобного нижнего белья;
- применения химических препаратов без консультации врача;
- системных заболеваний (диабет, гепатит, патологии мочеполовой сферы).
Заметное повышение лейкоцитов при беременности требует большего внимания, так как может говорить о скрытых патологиях, обострившихся на фоне перестройки организма и физиологического снижения общего иммунитета.
Функциональное повышение лейкоцитов может провоцироваться интимным контактом, менее чем за сутки до взятия мазка, приемом некоторых медикаментов или недавно установленной внутриматочной спиралью (за 7-10 дней до пробы).
Диагностические методы
Первоочередной мерой часто становится повторный мазок, позволяющий исключить неправильную подготовку к анализу или другие физиологически факторы. Если лейкоциты вновь далеки от нормы, то обосновано проведение таких диагностических мероприятий:
-
Мазки на бакпосев из цервикального канал и влагалища – с целью определения возбудителя и соответствующего средства антибактериальной терапии (специализированной либо широкого спектра действия).
- Урогенитальный мазок на ПЦР – позволяет выявить вирусную или бактериальную инфекцию задолго до появления первых симптомов.
- Мазок на цитологию – дает возможность обнаружить воспалительные или опухолевые процессы в клеточном слое шейки матки.
- ИФА и ПИФ-методы – в качестве дополнения или замены ПЦР-диагностики.
- Анализ крови на наличие антител с применением ИФА или ПЦР-методики.
- УЗИ половых органов и биопсия – при обнаружении опухолевых структур.
- Кольпоскопия – с целью осмотра шейки матки и/или взятия биопсии.
Также могут потребоваться осмотры и консультации узких специалистов – эндокринолога, уролога или аллерголога.
Рекомендации по лечению
Терапия осуществляется в трех основных направлениях:
- лечение системного заболевания инфекционной природы, а также эндокринологических или иммунных нарушений;
- местные средства – направленные на борьбу с патогенной микрофлорой в наружных половых органах;
- восстановительно-профилактические меры – укрепление иммунитета пи поддержание нормальной микрофлоры в организме.
Первому направлению соответствуют следующие медикаментозные средства:
- антибиотики и противовирусные препараты – если речь идет об общей или венерической инфекции;
- гормональные препараты (если дисбактериоз вызван эндокринными сбоями).
Местные средства могут быть представлены:
- спринцеваниями – их нужно проводить аккуратно, курсом не более 4-5 дней. В качестве лекарственных препаратов подойдет Мирамистин, раствор перманганата калия, хлорофиллипт или хлоргексидин;
- мазями – для лечения урогенитального герпеса (Зовиракс);
- свечами, устраняющими чужеродную флору – Клотримазол, Пимафуцин и аналоги незаменимы в борьбе с вагинозом и молочницей;
- свечами, нейтрализующими местное воспаление – Гексикон, Полижинакс.
После окончания лечения, для восстановления и профилактики применяются:
- свечи и вагинальные таблетки, восстанавливающие естественный баланс микроорганизмов – Лактожиналь, Вагилак;
- пробиотики, лакто- и бифидобактерии для перорального приема – Линекс, Лактобактерин, Ацилакт – рассчитаны на длительный курс лечения.
Сложной задачей будет выбор адекватной терапии при беременности – антибактериальные и противогрибковые средства могут быть противопоказаны в определенные периоды развития плода. Поэтому стоит уделять больше внимания диагностике с целью своевременного выявления процессов на ранних стадиях.
Неосложненное течение заболевания позволяет применять более безопасные средства народной медицины, например:
- теплые ванны из отваров трав – зверобоя, алоэ, ромашки, коры дуба, шалфея, календулы. Вода не должна быть горячей;
- спринцевание с использованием этих же трав;
- «домашние» облепиховые свечи. Для их приготовления 10 грамм масла нужно дополнить пчелиным воском и размешать в процессе нагрева на водяной бане. Затем добавить 3 г сосновой смолы. Теперь осталось разлить состав по формам и охладить.
Использовать эти рецепты можно только после консультации врача. Если замечена аллергическая реакция, от этого вида лечения придется отказаться.
Повышение лейкоцитов в мазке не должно вызывать панику. Однако к последующей диагностике и терапии следует отнестись серьезно, не допуская бесконтрольно приема антибиотиков или увлечения спринцеваниями. Правильно выстроенное лечение – залог быстрого выздоровления и восстановления организма.
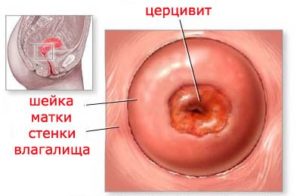 Цервицит – воспаление шеечного канала матки. Симптомы могут включать: наличие мутных выделений, тянущие боли внизу живота, дискомфорт при половом акте и мочеиспускании.
Цервицит – воспаление шеечного канала матки. Симптомы могут включать: наличие мутных выделений, тянущие боли внизу живота, дискомфорт при половом акте и мочеиспускании.

 Мазки на бакпосев из цервикального канал и влагалища – с целью определения возбудителя и соответствующего средства антибактериальной терапии (специализированной либо широкого спектра действия).
Мазки на бакпосев из цервикального канал и влагалища – с целью определения возбудителя и соответствующего средства антибактериальной терапии (специализированной либо широкого спектра действия).