Содержание
Содержание:
Acinetobacter – повсеместно распространенный, свободно живущий, сапрофитный микроорганизм, обитающий у здоровых людей на коже, в кишечнике и урогенитальном тракте. Эти микробы обычно колонизируют участки кожного покрова на ногах и в паху. Чаще всего бактерии вызывают внутрибольничные инфекции, имеющие вялотекущий характер, а также пищевые токсикоинфекции и диарею путешественников. Большинство микробов рода Acinetobacter чрезвычайно устойчивы к проводимой терапии.
В 1911 году микробиолог из Голландии Мартин Виллем Бейеринк впервые выделил из почвы бактерии кокковидной формы, способные утилизировать ацетат кальция в качестве источника энергии. Он назвал их Micrococcus calcoaceticus. Спустя несколько лет были описаны свойства этих микробов: неподвижность, неспособность окислять углеводы и редуцировать нитраты. Многие авторы описывали подобные микроорганизмы. В 1954 году официально открыли род Acinetobacter, в который были включены только оксидазонегативные микроорганизмы. Термин «ацинетобактер» в переводе с древнегреческого языка означает «неподвижная бактерия», лишенная флагеллярных органелл движения — жгутиков.
Acinetobacter spp. до недавнего времени считали малопатогенными микроорганизмами. Современные ученые доказали, что при определенных условиях вирулентность микробов повышается. Это приводит к развитию тяжелых инфекционных процессов – менингита и септицемии. С 2017 года ацинетобактеры стали официально относиться к классу опасных бактерий, что обусловлено их резистентностью к современным противомикробным средствам.
Acinetobacter spp. встречается в различных природных объектах: воде, почве, стоках. A. baumannii — клинически значимый представитель данного рода. Он является типичным возбудителем внутрибольничной инфекции. У тяжелых больных A. baumannii вызывает пневмонию, трахеобронхит, сепсис, уретрит, раневую инфекцию.
Рост полирезистентных штаммов ацинетобактерий — серьезная проблема современной медицины. В настоящее время появились бактерии, устойчивые ко всем основным группам антибиотиков. Они с трудом поддаются элиминации из организма. Ученые-медики активно ведут поиск профилактических мер и разрабатывают новые медикаменты, активные в отношении таких возбудителей.
Этиология
Ацинетобактер — род неферментирующих микроорганизмов из семейства Moraxellaceae.
-
Acinetobacter baumannii
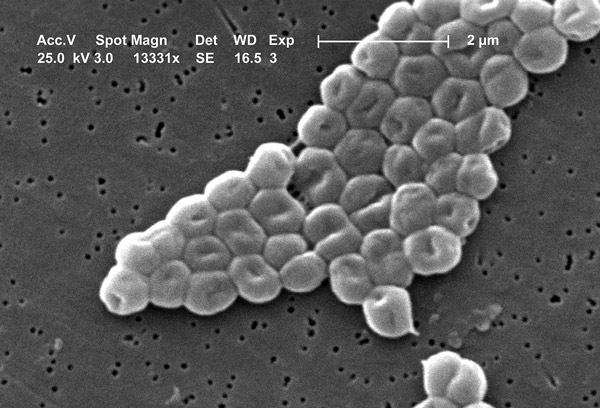
Морфология. Acinetobacter — плеоморфные короткие и округлые палочковидные бактерии, способные приобретать форму кокков при определенных условиях. Они являются аспорогенными, капсульными и неподвижными. Некоторые штаммы демонстрируют «дергающуюся» подвижность – движение рывками за счет полярно расположенных фимбрий. Фимбрии и капсула имеются не у всех представителей данного рода. В ядре бактерий содержится циркулярно замкнутая молекула ДНК.
- Тинкториальные свойства. Бактерии окрашиваются по Грамму в красный цвет и располагаются в мазке парами, короткими цепочками или беспорядочными скоплениями.
- Физиологические свойства. Ацинетобактер – хемоорганотроф с окислительным метаболизмом, строгий аэроб. Этот микроб характеризуются универсальной активностью метаболизма, обеспечивающей его удивительную экологическую пластичность. В качестве источника питания ацинетобактерии используют разнообразные вещества – простые углеводы, нефть, ткани организма человека. Бактерии проявляют высокую липолитическую активность.
- Биохимические свойства. Ацинетобактер — неферментирующий микроорганизм. Он не образует индол, сероводород и оксидазу, является каталазопозитивным и оксидазонегативным. Большинство штаммов разлагают сахара с образованием кислоты.
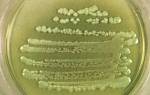
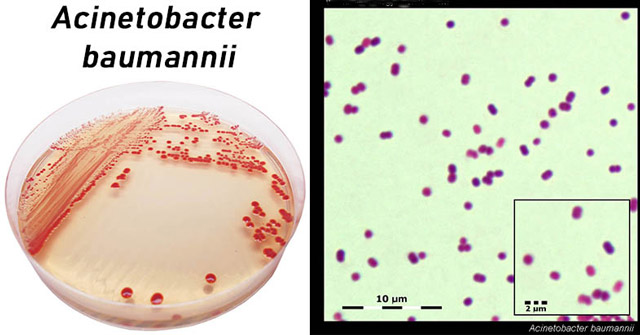
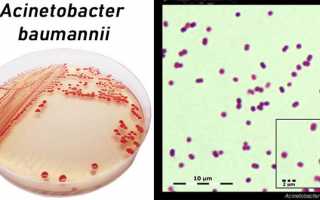
- Культуральные свойства. Acinetobacter растут на простых питательных средах. Им не требуются факторы роста. Обычно используют для культивирования минеральные среды с единственным источником энергии – этанолом, ацетатом или лактатом. Селективная среда для ацинетобактерий — Лидс-агар1, а также хромогенный агар CHROMagar, UriSelect. Некоторые штаммы могут продуцировать слизь, бледно-желтый и светло-серый пигмент. Температурный оптимум 30—32 °С.
- Антигенные свойства. Ацинетобактер имеет капсульный К-антиген, устойчивый к нагреванию, и соматический О-антиген, вступающий в межвидовые перекрестные реакции агглютинации.
- Факторы патогенности: белки-адгезины; пили; экзотоксин – липополисахарид клеточной стенки; эндотоксин, вызывающий гибель и разрушение лейкоцитов; ферменты: фосфолипаза, ДНК-аза, сериновая протеаза, аминопептидаза, уреаза и кислая фосфатаза. Капсула подавляет эффективность фагоцитарных реакций и облегчает адгезию к эпителию, а способность к секреции бактериоцинов обеспечивает колонизацию.
- Резистентность. Ацинетобактерии устойчивы к детергентам, высушиванию и обезвоживанию. Они чувствительны к кипячению и большинству хлорсодержащих дезинфицирующих средств.
Эпидемиология
Ацинетобактерии охотно заселяют любые биотопы с минимально подходящими для них условиями и контаминируют самые разнообразные объекты. Штаммы бактерий обнаруживают во всех образцах почвы и воды, на коже и слизистых оболочках верхних дыхательных путей здоровых людей.
Бактерии рода Acinetobacter выделяют также из пастеризованного молока, замороженных продуктов, воздуха стационаров и смывов с различного медицинского оборудования. Они обладают низкой вирулентностью и являются нормальными обитателями организма человека. Появление микробов в большом количестве на коже, в мокроте или моче указывает не на развитие инфекционного процесса, а на колонизацию или контаминацию.
Источником и резервуаром инфекции являются инфицированные и больные люди, а также контаминированные предметы. Распространение бактерий осуществляется воздушно-капельным, контактно-бытовым, гематогенным путями.
Факторы, предрасполагающие к развитию инфекции:
- Экстренная госпитализация,
- Тяжелые сопутствующие заболевания — гематологические, онкологические, эндокринные,
- Длительная ИВЛ,
- Ингаляционное введение препаратов,
- Инвазивные медицинские манипуляции — введение катетеров и зондов, трахеостомия,
- Недоношенные и новорожденные дети в первую неделю жизни,
- Лечение цитостатиками или гормонами,
- Перенесенные операции и трансплантации,
- Долгое стационарное лечение,
- Мужской пол и пожилой возраст.
Для ацинетобактерной инфекции характерна сезонность вспышек в летний сезон, что связано с увеличением колонизации кожи микробами за счет потливости.
A. baumannii – микроб, обитающий преимущественно в водных объектах: искусственных и естественных водоемах. На сухой поверхности бациллы сохраняют свою жизнеспособность в течение месяца. В лечебно-профилактических учреждениях ацинетобактер колонизирует растворы многоразового использования.
Acinetobacter spp. вызывают назокомиальные инфекции у истощенных, физически ослабленных или умственно отсталых больных. Микробы обладают тропностью к эпителию респираторного и урогенитального трактов, ликвору, крови, перитонеальной жидкости. У иммуноскомпрометированных больных обычно развиваются пневмонии, бактериемия, септицемия, менингит, эндокардит, абсцессы мозга и легких, эмпиема плевры, медиастенит, перитонит.
В стационарных условиях A. baumannii колонизирует:
- Постельные принадлежности, белье, предметы мебели, водопроводные краны,
- Медицинскую аппаратуру — ИВЛ, инфузоматы, тонометры, термометры, системы переливания крови, катетеры,
- Перчатки, маски, халаты и прочие принадлежности медперсонала,
- Разнообразные растворы,
- Материалы для медицинских манипуляций — гидротерапии, операций, катетеризации, трахеостомии, люмбальной пункции.
Симптоматика
Ацинетобактерии – условно-патогенный микроорганизм, вызывающий инфекционный процесс только при снижении иммунной защиты.
Acinetobacter вызывает:
- Воспаление органов дыхания — придаточных пазух носа, трахеи и бронхов, легких,
- Инфицирование крови — бактериемию, септицемию,
- Патологию урогенитального тракта — цистит, уретрит,
- Поражение кожи и мягких тканей,
- Болезни ЦНС — воспаление мозговых оболочек и абсцессы мозга,
- Патологию внутрибрюшного пространства – абсцессы, перитонит,
- Заболевания костей и суставов – остеомиелит, артрит,
- Поражение глаз – неблагоприятно протекающие эндофтальмиты и кератиты.
A. calcoaceticus — возбудитель воспалительных процессов в легочной ткани, урогенитальном тракте, крови. A. junii вызывает у больных бактериемию и сепсис, гнойное воспаление подкожно-жировой клетчатки. A. lwoffii и A. pittii — возбудители гастрита и колита, а A. haemolyticus — кровавой диареи.
При инфицировании дыхательных путей развиваются нозокомиальные пневмонии, которые характеризуются одновременным поражением нескольких сегментов, формированием полостей, плевральным выпотом, образованием бронхоплевральной фистулы. У больных на фоне тяжелой интоксикации появляется удушающий кашель с гнойной мокротой, одышка, дыхание становится шумным с влажными хрипами. Ацинетобактерная пневмония имеет тяжелое течение и с трудом поддается лечению. Нередко она заканчивается смертью больных.
A. baumannii – значимый патоген, инфицирующий ожоговые поверхности и послеоперационные раны. Инфекции кожи и мягких тканей часто осложняются бактериемией. Этот микроб является возбудителем назокомиального менингита и абсцедирования мозгового вещества. У больных возникают характерные признаки: интоксикация, очаговая симптоматика, менингеальные знаки. На коже появляется петехиальная сыпь, в ликворе — плейоцитоз, увеличение уровня белка и молочной кислоты, снижение глюкозы.
Ацинетобактерии в более редких случаях вызывают:
- Перитонит у лиц на диализе;
- Инфицирование мочевыводящих путей при катетеризации мочевого пузыря и нефролитиазе;
- Воспаление желчевыводящих путей после их дренирования;
- Остеомиелиты и артриты, обусловленный травматическим повреждением или установкой имплантатов;
- Поражения глаз, обусловленные инфицирование контактных линз.
Диагностика
Основным диагностическим методом ацинетобактерной инфекции является бактериологический. Он заключается в правильном заборе материала, быстрой его доставке в лабораторию, идентификации выделенного возбудителя, определении его этиологической значимости и чувствительности к антибактериальным средствам.
Материал отбирают до начала противомикробной терапии непосредственно из очага инфекции с соблюдением правил асептики, предупреждающих его контаминацию посторонней микрофлорой. Отбор осуществляют стерильным ватным тампоном, который помещают в специальные транспортные среды. Жидкий биоматериал помещают в стерильные и плотно закрывающиеся контейнеры. Пробы доставляют в лабораторию не позднее 1,5–2 ч от момента отбора.
Материал засевают на жидкие и плотные питательные среды, инкубируют в термостате и учитывают результаты. На плотных средах образуются гладкие, непрозрачные, блестящие, мелкие колонии. На КА через 48 ч формируются выпуклые серовато-белые колонии, иногда окруженные зоной гемолиза. Микроскопическое исследование заключается в изучении окрашенного препарата под световым микроскопом. В мазках из нативного материала доминируют кокки и коккобациллы, а в мазках из культур — палочковидные формы. Ацинетобактерии относятся к грамотрицательным микробам. После выделения чистой культуры проводят идентификацию возбудителя по биохимическим свойствам. Ацинетобактер не ферментирует лактозу и окисляет глюкозу до кислоты.
Обнаружение ацинетобактерий в мокроте в количестве 106 КОЕ/мл – диагностически значимый критерий. В бронхиальном смыве это количество составляет 104 КОЕ/мл, а в моче 105 КОЕ/мл.
Лечение
Лечение ацинетобактерной инфекций — серьезная проблема, актуальность которой растет с каждым днем. Это связано с увеличением частоты встречаемости микробов, повышением их резистентности к лекарствам и снижением эффективности проводимой терапии.
Этиотропное противомикробное лечение заключается в применении следующих препаратов:
- «Имипенема» или «Меропенема»,
- «Амикацина»,
- «Ципрофлоксацина»,
- «Левофлоксацина»,
- «Ампициллин/сульбактама»,
- «Цефоперазон/сульбактама»,
- «Полимиксина»,
- «Тетрациклина»,
- «Рифампицина»,
- «Тайгециклина».
При необходимости используют комбинации:
- «Цефоперазон/сульбактам» и «Амикацин»,
- «Имипенем» и «Амикацин».
Выбор антибиотика основывается на результатах антибиотикограммы.
При локализованных абсцессах, вызванных этими микроорганизмами, необходимо применять хирургическое дренирование.
Acinetobacter spp. – достаточно проблематичный возбудитель тяжелых состояний и заболеваний, встречающихся в пульмонологической и терапевтической практике. Бактерии вызывают нозокомиальную пневмонию и муковисцидоз, а также целые ряд внебольничных патологий. Эти микроорганизмы обладают природной устойчивостью и приобретенной резистентностью. Большинство штаммов имеют мультирезистентность — устойчивость к основным группам антибиотиков. Члены научного медицинского общества ведут активное наблюдение за состоянием чувствительности таких микробов, создают формуляры и стандарты применения противомикробных средств.
Профилактические мероприятия
Специфическая профилактика ацинетобактерной инфекции в настоящее время не разработана. Неспецифические профилактические мероприятия имеют большое значение, поскольку микроорганизмы имеют высокую резистентность к антибиотикам. Они быстро вырабатывают новые механизмы устойчивости.
В основе профилактических мероприятий госпитальной инфекции лежат принципы и нормы инфекционного контроля.
Мероприятия, предупреждающие инфицирование ацинетобактером :
- Проведение дезинфекционных и антисептических процедур в медучреждениях,
- Исключение контактов с больными людьми,
- Использование средств индивидуальной защиты в местах массового скопления людей в эпидемически опасный период,
- Соблюдение индивидуальных гигиенических норм медперсоналом,
- Рациональное назначение антибиотиков с учетом данных антибиотикограммы,
- Своевременная санация очагов хронической инфекции – лечение кариеса, тонзиллита, синуситов,
- Укрепление иммунитета – закаливание, питание растительной и молочнокислой пищей, занятия спортом, оптимальный режим труда и отдыха, полноценный сон, прогулки на свежем воздухе,
- Поддержание чистоты тела и жилища, регулярное проветривание комнат, влажная уборка в общественных помещениях с хлорсодержащими дезинфектантами,
- Плановое прохождение врачебных осмотров,
- Прием витаминно-минеральных комплексов в весенний и осенний периоды.
Acinetobacter — род микроорганизмов, вызывающих преимущественно внутрибольничную инфекцию и поражающих тяжелобольных пациентов. Эти условно-патогенные микробы являются нормальными обитателями различных локусов человеческого организма. При определенных условиях они активно размножаются и вызывают заболевания внутренних органов и систем, которые требуют проведения специфического противомикробного лечения. Прогноз и исход ацинетобактериальной инфекции зависят от патогенности штамма, активности иммунной системы макроорганизма, своевременности и грамотности назначенного лечения.