Содержание
Содержание:
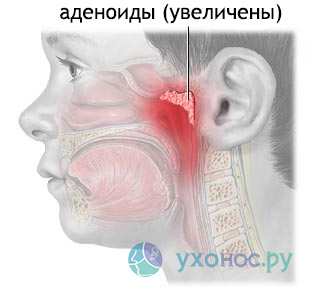
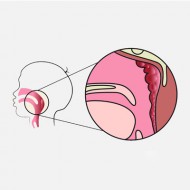
Аденоидит – воспаление непарной миндалины, расположенной на рубеже между верхней и задней стенками носоглотки. Увеличение носоглоточной миндалины в размерах без признаков воспаления называют просто аденоидами.
Миндалины (гланды) – островки концентрированного подэпителиального расположения лимфоидной ткани. В виде бугорков они вдаются в просвет ротовой полости и носоглотки. Их основная роль – барьер на границе между агрессивными факторами (патогенами) окружающего мира и внутренней средой организма.
Важным отличием от других миндалин, служит покрытие её многорядным цилиндрическим мерцательным эпителием, способным продуцировать слизь.
В нормальном, физиологическом состоянии, без дополнительных оптических приспособлений эту миндалину невозможно рассмотреть.
Статистика
Аденоидит относят к детским заболеваниям, так как наиболее частый возрастной диапазон болеющих находится в пределах 3-15 лет. В единичных случаях аденоидит диагностируется как в более зрелом, так и в раннем (вплоть до грудного) возрасте. Распространенность заболевания составляет в среднем 3,5-8% детского контингента примерно в равном количестве поражения, как мальчиков, так и девочек.
Аденоидит у взрослых, как правило, является следствием недолеченного воспаления носоглоточной миндалины в детстве. В случаях, когда симптомы этого заболевания развивается у взрослого человека впервые, следует исключать сначала опухолевые поражения носоглотки, своевременно обратившись к специалисту.
Классификация аденоидита
По протяженности заболевания:
-
Острый аденоидит. Сопровождает и является одним из множественных проявлений других острых респираторных заболеваний как вирусного, так и бактериального происхождения и ограничивается продолжительностью около 5-7 дней. Характеризуется преимущественно катаральными проявлениями в ретро-назальной области на фоне эпизодов повышения температуры до 39ºС.
- Подострый аденоидит. Чаще наблюдается у детей с уже гипертрофированными аденоидами. Поражается несколько групп миндалин глоточного кольца. Продолжительность воспалительных проявлений – в среднем около трех недель. Еще некоторое время после выздоровления, у ребенка возможно возвращение вечернего повышения температуры тела до субфебрильного уровня (37-38ºС).
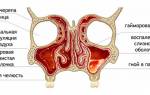
- Хронический аденоидит. Продолжительность заболевания от полугода и больше. К классическим симптомам аденоидита присоединяются признаки поражения соседних органов (отиты), воспаления воздушных пазух (гайморит, фронтит, этмоидит, сфеноидит) и дыхательных путей (ларингит, трахеит, бронхит).
Клинико-морфологическими разновидностями хронического воспаления носоглоточной миндалины являются следующие формы:
- Катаральный аденоидит;
- Эксудативно-серозный аденоидит;
- Гнойный аденоидит.
Отдельной клинико-морфологической единицей стоит рассматривать аллергический аденоидит, развивающийся в комплексе с другими проявлениями повышенной чувствительности организма к какому-либо аллергену. Как правило, он ограничивается катаральными проявлениями в виде аллергического ринита (насморка).
По тяжести клинических проявлений, распространенности на соседние анатомические структуры и состояния самого больного разделяют следующие разновидности аденоидита:
- Поверхностный;
- Субкомпенсированный;
- Компенсированный;
- Декомпенсированный.
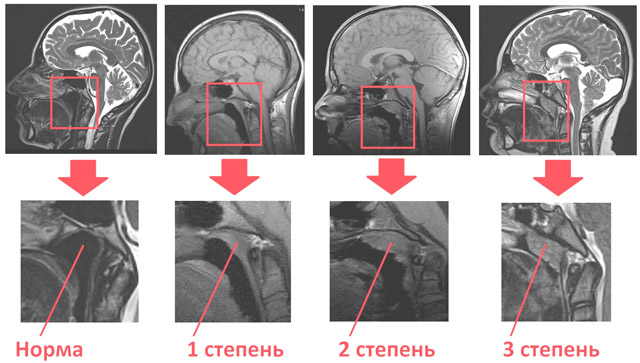
При осмотре, в зависимости от размеров носоглоточной миндалины и выраженности нарушения носового дыхания, отоларингологи выделяют четыре степени аденоидита.
1 степень – гипертрофированная миндалина прикрывает 1/3 костной части носовой перегородки (сошник) или общей высоты носовых ходов.
2 степень – миндалина закрывает собой до 1/2 костной части носовой перегородки.
3 степень – миндалина закрывает сошник на 2/3 по всей его длине.
4 степень – носовые ходы (хоаны) прикрыты разрастаниями миндалины практически полностью, делая невозможным носовое дыхание.
Причины и предрасполагающие факторы
К основным причинам относят следующее:
- Низкий иммунный статус ребенка, к которому приводят: отказ от грудного вскармливания, неполноценное питание, имеющее преимущественно углеводный характер, в ч
исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.
- Склонность ребенка к диатезам экссудативного типа и аллергии.
- Частые переохлаждения.
- Экологические факторы (промышленное загрязнение воздуха, жаркие непроветриваемые помещения с наличием сухой пыли).
- Хронический насморк и воспалительные заболевания других органов верхних дыхательных путей.
Симптомы аденоидита
- Насморк. Проявляется жидкими выделениями из носа слизистого и гнойного характера.
-
Затруднение носового дыхания. Оно может связываться больным с появившимся насморком, однако может проявляться и без патологического отделяемого из носа. У детей грудного возраста этот симптом проявляется вялым сосанием груди, а то и полным отказом от питания. У старших детей при затруднении носового дыхания изменяется голос. Он становится гнусавым, когда большая часть согласных в речи ребенка слышится как буквы «л», «д», «б». Рот у детей при этом остается постоянно открытым. По этой причине носогубные складки сглаживаются и лицо принимает апатичный вид. При хроническом течении аденоидита в таких случаях нарушается формирование лицевого скелета:
- твердое небо закладывается узким, с высоким расположением;
- верхняя челюсть изменяет свою форму и нарушается прикус за счет выпячивания резцов вперёд, как у кролика.
Это приводит к стойкому нарушению произношения звуков (артикуляции) в дальнейшем.
- Болезненные ощущения в глубоких отделах носа. Их характер и интенсивность различна: от легкого царапания и щекотания, до интенсивных болей давящего характера, переходящих в ощущение головной боли без четкой локализации источника. Боль в носу усиливается при совершении глотательных движений.
- Кашель. Кашель при аденоидите возникает чаще ночью или под утро и носит приступообразный характер. Провоцируется поперхиванием слизью и гноем, отток которых через носовые ходы затруднен.
- Храп, громкое сопящее дыхание во время сна. Сон в таких случаях становится поверхностным, беспокойным, сопровождается страшными сновидениями. Этот признак аденоидита начинает возникать уже при аденоидах 1 степени, когда ещё в бодрствующем состоянии явных признаков нарушения носового дыхания не выявляется.
- Повышенная температура тела. Наиболее характерна для острого аденоидита, при котором возникает внезапно, среди «полного благополучия», поднимаясь до39ºС и выше, сопровождаясь признаками выраженной общей интоксикации (слабость, головная боль, отсутствие аппетита, тошнота и т.д). При подострых и хронических воспалениях носоглоточной миндалины, температура поднимается медленно, на фоне других, местных проявлений аденоидита.
- Снижение слуха и боль в ушах. Появляется при распространении воспаления на трубные миндалины.
- Увеличение и болезненность подчелюстных и шейных лимфоузлов, которые начинают пальпироваться в виде перекатывающихся под кожей шариков.
- Изменения в поведении. Ребенок, особенно при хроническом аденоидите, становится вялым, безучастным. У него резко снижается успеваемость в школе по причине повышенной утомляемости и снижения внимания. Он начинает отставать в умственном и физическом развитии от своих ровесников.
- Дефект развития костной основы грудной клетки. Развивается у детей с хроническим течением аденоидита и обусловлен изменением объёма вдоха и выдоха. Носит название «куриной груди» (сжатая с боков грудная клетка, с выдающейся вперёд грудиной над общей поверхностью передней стенки по типу «киля»).
Диагноз, кроме перечисленных жалоб, подтверждается осмотром горла с помощью специальных зеркал. Кроме того, врач может воспользоваться пальцевым исследованием носоглотки для определения степени выраженности аденоидита.
Некоторые затруднения в диагностике этого заболевания имеются при возникновении его в грудном возрасте ребенка, по той причине, что на первый план выходят проявления выраженной интоксикации, высокой температуры, с которыми и связывают его отказ от приёма пищи. Направить на правильный путь диагностического поиска в этом случае помогают увеличенные лимфоузлы шеи и подчелюстной области. Для этого возраста характерен переход заболевания в хроническую форму с частыми рецидиванми (обострениями)
В более старшем возрасте аденоидит приходится дифференцировать с такими заболеваниями как:
- Хоанальный полип;
- Юношеская ангиофиброма;
- Врожденные дефекты развития (недостаточность носоглотки, искривление носовой перегородки, гипертрофия носовых раковин);
- Рубцовые процессы после перенесенных операций на органах верхних дыхательных путей;
- Опухолевые заболевания лимфоидных тканей.
Лечение аденоидита
Как рекомендует доктор Комаровский, лечение аденоидита у детей должно начинаться при возникновении первых симптомов заболевания или подозрений на него.
Это обусловлено, прежде всего, риском возникновения осложнений на сердце и почки при переходе заболевания из острой формы в хроническую.
Лечение воспаления аденоидов 1 и 2 степени ограничивается консервативными методами.
Оно направлено на снятие отека лимфоидной ткани, снижение чувствительности к аллергенам, борьбу с патологической микрофлорой (вирусами и микробами), повышение иммунного статуса.
Это достигается целым рядом действий.
- Климатотерапия. Пребывание ребёнка на летнем отдыхе в Крыму и на Черноморском побережье Кавказа оказывает благотворное влияние на его излечение от аденоидита, а так же оказывает выраженное профилактическое действие, предотвращая возникновение этого заболевания.
- Прием антигистаминных средств (Супрастин, Пипольфен и др.) и глюконата кальция.
- Противовоспалительные препараты (Аспирин, Ибуклин, Парацетамол и т.д).
- Антибиотики. Назначаются при эксудативно-серозном и гнойном аденоидите с выраженными явлениями интоксикации, а также при обострении хронического аденоидита с учетом предполагаемого возбудителя.
-
Местное воздействие на аденоиды:
- Сосудосуживающие капли (Нафазолин, Ксилин); антисептики (Протаргол, Биопарокс и др.);
- Ингаляция с использованием перечисленных средств;
- Откачивание слизи (у детей грудного возраста);
- Физиотерапия (кварц и лазеротерапия местно на гланды, электрофорез и диаметрия с применением лекарственных средств на региональные лимфоузлы).
- Поливитаминные комплексы и профилактика рахита.
- Полноценное питание с достаточным белково-углеводным соотношением. В случаях аллергического аденоидита и склонности к диатезам, из рациона ребенка необходимо убрать продукты которые могут вызвать эту реакцию: цитрусовые, орехи, клубника, какао, морепродукты.
Народные средства лечения аденоидитов ограничиваются добавлением в ингаляции трав, обладающих антимикробным действием (ромашка, шалфей).
Кроме того, с профилактической целью используют промывание носа солевым раствором (1 ст. ложка соли на 1 литр воды) и влажные компрессы на горло с использованием холодной воды.
Ранее для облегчения дыхания и снятия воспалительных процессов широко использовался так называемый «гоголь-моголь», в состав которого входили разогретое молоко (0,5 л), мед (1 чайная ложка), сырое яйцо и сливочное масло. Этот хорошо перемешанный коктейль в разогретом виде небольшими глотками выпивался в течение дня. Однако его эффективность спорна и обоснована только в качестве местного теплового воздействия на носоглотку в период выздоровления.
Хирургическое лечение аденоидита (аденоидэктомия) применяется при гипертрофии аденоидов 2 степени и выше.
Операция заключается в механическом удалении увеличенной гланды и её разрастаний специальным аденотомом Бекмана, имеющим различные размеры в зависимости от возраста больного.
Вмешательство производят как с помощью местного обезболивания, так и при общем наркозе.
Через час-два после аденоидэктомии больной может быть выписан из медицинского центра.
Первые пять дней после операции рекомендован прием охлажденной жидкой пищи, разрешается мороженное. В последующие дни температурные ограничения снимаются.
Показания к операции:
- Выраженные нарушения носового дыхания;
- Начинающаяся деформация лицевого скелета и грудной клетки;
- Нарушения слуха, обусловленные гипертрофией носоглоточной миндалины;
- Имеющиеся хронические воспалительные заболевания других органов верхних дыхательных путей.
Абсолютные противопоказания к операции:
- Нарушения свертывающей системы крови;
- Юношеская ангиофиброма;
- Опухолевые заболевания крови;
- Сердечные заболевания с выраженными проявлениями недостаточности кровообращения.
Относительные противопоказания к аденоидэктомии:
- Острые инфекционные заболевания у ребенка;
- Заболевания кожи лица;
- Неблагоприятная эпидемическая обстановка (эпидемия гриппа, случаи кори в детском коллективе незадолго до планируемой операции).
В этих случаях, операцию производят через некоторое время (1-2 месяца), после устранения факторов риска.
Наиболее благоприятным возрастом для удаления аденоид считается период 5-7 лет.


 исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.
исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.