Содержание
Содержание:
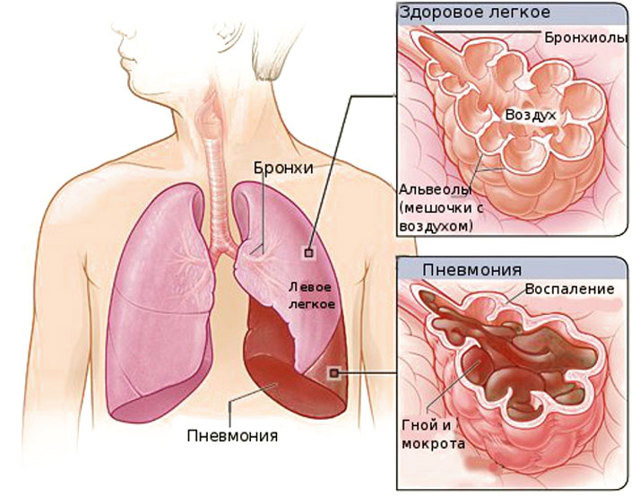
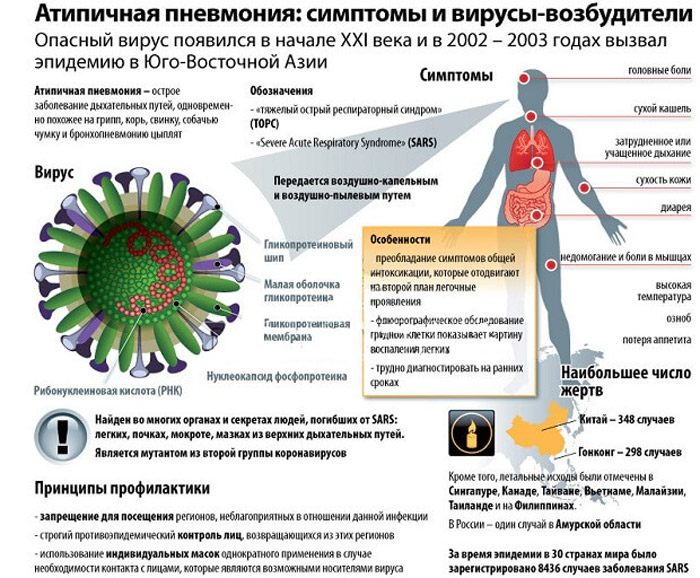
Атипичная пневмония – инфекционное воспаление легочной ткани, спровоцированное хламидиями, микоплазмами, легионеллами, вирусами. Все они обладают нехарактерными для обычных микробов признаками: отсутствием клеточной стенки, внутриклеточным паразитированием, слабой чувствительностью к большинству антибиотиков. Патологический процесс локализуется в интерстиции органа, отличается особым течением, проявляется слабовыраженными симптомами, требует проведения срочной диагностики и адекватной терапии. У больных на фоне общей интоксикации и недомогания появляются респираторные расстройства – кашель, одышка, хрипы. При этом общетоксическое влияние превалирует над бронхолегочными нарушениями. Заболевание быстро прогрессирует и при отсутствии лечения приводит к дыхательной недостаточности и гибели пациента.
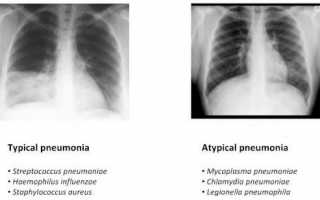
Термин «атипичная пневмония» появился в 30-е годы XX века. Так называли воспаление легких некокковой этиологии, которое существенным образом отличалось от широко распространенного в то время пневмококкового процесса с характерными клиническими проявлениями. Атипичные пневмонии имели более сглаженные симптомы – малый объем мокроты, отсутствие легочной консолидации, умеренный лейкоцитоз, преобладание второстепенных проявлений. Они плохо поддавались противомикробной терапии и уносили миллионы жизней. Первая эпидемия атипичной пневмонии вспыхнула в 2002–2003 годах в азиатских странах — Китае, Вьетнаме, Гонконге. Инфекция быстро распространилась на другие страны и континенты. Число погибших составило 774 человека. Возбудителем инфекции стал коронавирус, унесший жизни 10% заразившихся. Смертность была максимальной среди лиц старше 50 лет. Пульмонологи выделили тяжелое вирусное воспаление легких с необычными симптомами в отдельную нозологическую единицу и назвали его SARS – синдром острого респираторного заболевания.
Вторая эпидемия атипичной коронавирусной пневмонии 2019-2020 года (COVID-19) возникла в результате очередной мутации и быстрого распространения нового штамма коронавируса, названным SARS-CoV-2. Предположительным источником на этот раз считается китайский Ухань, но вспышка заболеваемости Азией не ограничилась и быстро “перекинулась” на Европу, США, а затем и страны других континентов, плоть до Бразилии. (Всего было выявлено более 7 млн инфицированных и 400 тыс погибших). Средняя смертность в данном случае, по данным ВОЗ, составила около 5,7% среди обратившихся за мед. помощью, но менее 1% всего (т.к. у многих коронавирусная инфекция прошла незаметно, в частности в Москве число скрыто перенесших, либо имевших иммунитет против коронавируса оценивается в 14-15%). Тем не менее, говоря о пациентах с выявленной пневмонией цифры уже сопоставимы с летальностью от первой эпидемии и составляют от 1-2% (РФ, Германия, Турция) до ~5% в США и до 13-17% (Франция, Испания, Италия), особенно среди пожилых госпитализированных.
Современные ученые установили, что для практической медицины не важны симптоматические различия между атипичной и бактериальной формами. Самое главное для терапии – точное определение и корректная идентификация возбудителя инфекции. Диагностика патологии основывается на данных эпидемиологического анамнеза, результатах микробиологического и серологического методов исследования, рентгенографии органов грудной клетки. В мокроте больных обнаруживают возбудителя инфекции, а в крови — его антигены. Бессимптомное течение воспалительного процесса опасно несвоевременным началом диагностических мероприятий и быстрым наступлением негативных последствий. Атипичная пневмония часто встречается среди детей, подростков, молодых людей. Эпидемиологические вспышки обычно возникают в организованных коллективах — дошкольных учреждениях, школах, ВУЗах, армии. Инфекция распространяется очагово в семьях.
Лечение заболевания комплексное, включающее противомикробное воздействие антибиотиками широкого спектра или противовирусными химиопрепаратами. В РФ зарегистрированы современные препараты и разработаны уникальные мероприятия, улучшающие состояние больных и быстро восстанавливающие организм после болезни. Пациентов с тяжелым течением атипичной пневмонии круглосуточно госпитализируют в отделение реанимации и интенсивной терапии. Врачи-реаниматологи контролируют их состояние с помощью современных кардиомониторов. В каждую палату централизовано подается кислород. Искусственную вентиляцию легких проводят с помощью аппаратов экспертного класса. Сложность терапевтических и профилактических мероприятий при атипичной пневмонии обусловлена постоянной мутацией возбудителя. В настоящее время эта проблема не теряет своей актуальности. Воспаление легких при некачественном лечении наносит серьезный вред здоровью.
Этиология и патогенез
Возбудители атипичной пневмонии устойчивы к большинству антибактериальных средств — пенициллинов, цефалоспоринов и фторхинолонов. Они обладают целым рядом микробиологических, эпидемиологических и патоморфологических особенностей. Благодаря современным методам исследования патогены без труда высеваются и безошибочно идентифицируются, что позволяет подобрать эффективную индивидуальную терапию.
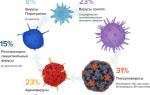
В настоящее время наиболее распространенными атипичными микроорганизмами, помимо коронавируса, являются:
-
Микоплазмы — вызывают респираторный микоплазмоз у детей и подростков, протекающий с поражением легочной ткани, нервной системы, кожного покрова;
- Хламидии — хламидийная пневмония имеет легкую форму и относительно мягкие симптомы;
- Легионеллы – причина легионеллеза, отличающего тяжелым течением и высокой смертностью;
- Коксиеллы — возбудитель Ку-лихорадки, имеющей острое начало и гриппоподобные проявления;
- Лептоспиры — провоцируют развитие лептоспирозного воспаления легких;
- Атипичную пневмонию часто вызывают патогенные грибки, простейшие, вирусы.
Источником заражения является человек с атипичным воспалением легких. Он выделяет возбудителя во внешнюю среду во время кашля, чихания, тесного общения. Микроорганизмы в составе капелек слюны распространяются аэрогенным путем на значительные расстояния и проникают в организм здоровых людей через носоглотку. Инфицирование осуществляется воздушно-капельным и контактным способами. Вирусы и бактерии поражают альвеолы и интерстиций. Легочные пузырьки теряют воздушность и заполняются воспалительной жидкостью — экссудатом. Массивный серозный отек является благоприятной средой для роста и развития болезнетворных микробов. Функционально активные структуры легких постепенно разрушаются. Это приводит к нарушению газообмена, гипоксии и развитию дыхательной недостаточности.
Восприимчивость к данной группе микробов очень высокая. Болезнь поражает людей любого возраста, пола и происхождения. Чаще всего атипичная пневмония встречается у молодых лиц с относительно крепким здоровьем. Не всегда внедрение патогенных агентов приводит к формированию патологического процесса в легочной ткани. Заболевание развивается при снижении иммунной защиты или под воздействием провоцирующих факторов. К ним относятся:
- Хронические дыхательные недуги,
- Кардиоваскулярные нарушения,
- Лечение цитостатиками,
- Гормонотерапия,
- Онкопатологии,
- Сахарный диабет,
- Печеночно-почечная недостаточность,
- Злоупотребление алкоголем,
- Курение.
Факторы риска снижают общую резистентность организма и делают его более уязвимым для болезнетворных микроорганизмов. Ведение здорового образа жизни позволяет поддерживать защитные силы и иммунную систему в активном состоянии.
Симптоматика
Атипичная пневмония имеет стадийное течение. Начинает болезнь традиционно с инкубационного периода, который длится в среднем 7-10 дней и заканчивается появлением клинических признаков. Продрома — время неспецифических предвестников, характерных для большинства ОРВИ. Недомогание, покашливание, боль в мышцах и суставах сохраняются до 3 дней. В период разгара нарастает интоксикация, возникают респираторные нарушения, отражающие степень поражения легочной ткани. Реконвалесценция — выздоровление больного, при котором стихает воспаление и восстанавливается работа органов дыхания.
Клиническая картина атипичной пневмонии полиморфна. Она зависит от основного этиологического фактора — возбудителя инфекционного процесса. Существуют общие проявления недуга, возникающие при любой форме микробного поражения легких. К ним относятся:
- Фебрильная лихорадка,
- Цефалгия различной степени выраженности,
- Вялость и слабость,
- Явления астении,
- Одышка,
- Ночной гипергидроз,
- Боль в груди,
- Першение и саднение в горле,
- Кашель,
- Миалгия и артралгия,
- Нарушения сна и аппетита.
У детей атипичная пневмония отличается плохо выраженной температурной реакцией. Основные признаки патологии возникают на фоне нормальной или субфебрильной температуры тела. Больные становятся вялыми и апатичными, плохо спят, отказываются от еды, лежат на боку на стороне пораженного легкого. Вынужденное положение уменьшает боль в груди. У маленьких пациентов возникает одышка, гипергидроз, рвота, понос, влажная хрипота. На коже появляются полиморфные высыпания, нарушается ритм и частота дыхания, возможны кратковременные апноэ. Клиническая картина усугубляется увеличением лимфатических узлов, пожелтением кожи, нарушением дыхательной функции. У новорожденных и грудных детей заболевание протекает крайне тяжело, плохо лечится и часто осложняется необратимыми процессами в легочной ткани. Пульмонологи настоятельно рекомендуют родителям не заниматься самостоятельным лечением своего ребенка. При первых признаках дыхательной патологии следует незамедлительно обратиться к специалисту, который осмотрит малыша, проведет необходимые диагностические исследования и назначит эффективную терапию.
Формы
Каждая форма атипичной пневмонии имеет свои особенности и характерные признаки.
Пневмония, вызванная микоплазмами, протекает в виде эпидемий или очаговых вспышек преимущественно в детских или юношеских коллективах. Это связано со слабостью иммунитета и особенностями анатомического строения растущего организма. Микоплазменное поражение легких в отличие от «обычной» пневмонии имеет вялое или клинически стертое течение, не отягощенное осложнениями.
- Во время продромы больных беспокоят симптомы банальной простуды – сухость в носоглотке, першение в горле, покашливания, общая слабость и недомогание.
- В период разгара возникает лихорадка, одышка, сухой мучительный кашель, сохраняющийся примерно месяц.
- При двухстороннем поражении появляется сотрясающий озноб, кровотечения из носа, высыпания на коже, увеличение шейных лимфоузлов, печени и селезенки, дистрофия миокарда.
- На задней стенке глотки появляются увеличенные фолликулы.
- Кашель постепенно нарастает, становится приступообразным, но остается малопродуктивным.
- При аускультации выслушиваются влажные хрипы.
- В крови обнаруживается слабовыраженный лейкоцитоз, в моче — альбумины и кровь.
- При микоплазменном воспалении физикальные данные не соответствуют рентгенологическим признакам.
- На рентгенограмме – слабоинтенсивная неоднородная тень на фоне резко измененного легочного рисунка.
Пневмония, вызванная хламидиями, развивается преимущественно у лиц с ослабленным иммунитетом — маленьких детей, пожилых людей, злостных курильщиков.
- Начало болезни клинически напоминает ОРВИ, ринит, ларингит, синусит или фарингит.
- В период разгара повышается температура тела, возникает одышка, ломота во всем теле, кашель со скудной мокротой, осиплость голоса, боль при глотании, насморк.
- Патология сопровождается шейной лимфаденопатией и общей аллергизацией организма.
- В легких выслушиваются разнокалиберные хрипы, на рентгенограмме — мелкие очаги инфильтрации.
Пневмохламидиоз отличается среднетяжелым и длительным течением. Лихорадка сохраняется 5–7 дней, а затем самостоятельно проходит. Хламидийное воспаление легких считается наименее тяжелым из всех атипичных форм.
Легионеллезная пневмония развивается у лиц со сниженной сопротивляемостью организма к активному инфекционному воздействию. Патология поражает детей, стариков и лиц, принимавших иммуносупрессивные препараты. Возбудителем болезни является легионелла, обитающая в кондиционерах, сплит-системах, увлажнителях воздуха. В организм человека бактерия проникает аэрозольным путем. Инфекция не передается от человека к человеку.
- Легионеллез регистрируется обычно летом в виде спорадических случаев или массовых вспышек.
- Атипичная пневмония характеризуется поражением целой доли легкого, воспалением концевых бронхиол и альвеол, массивной экссудацией, отечностью интерстиция, слиянием очагов.
- Заболевание протекает тяжело и проявляется лихорадкой до 40°С, ознобом, головной болью, сухим или слабо продуктивным кашлем, кровохарканьем, одышкой, миалгией, диспепсией, поносом, тахикардией.
- На рентгене – односторонние инфильтраты, представляющие собой округлые тени с тенденцией к слиянию, занимающие не менее одной доли.
- У большинства пациентов рано появляются симптомы гипоксемии и гипервентиляции.
- Больные часто погибают из-за стремительного развития дыхательной недостаточности.
Пневмония, вызванная ТОРС или SARS-коронавирусом, считается наиболее тяжелой из всех атипичных форм и имеет самый высокий показатель летальности. В настоящее время эпидемиология, этиология и патогенез ТОРС-инфекции остаются до конца неизвестными. Во время эпидемии 2002-2003 годов болели преимущественно лица 25-70 лет. Они заражались традиционным воздушно-капельным путем.
- Заболевание не имеет специфичных симптомов и начинается с высокой лихорадки, озноба, гипергидроза, вялости, бессилия, рвоты, диареи.
- К признакам интоксикации на третьи сутки присоединяются респираторные явления – кашель, одышка, цианоз, боль в груди.
- При нарастании гипоксии учащается сердцебиение, приглушаются сердечные тоны, снижается кровяное давление, затрудняется дыхание.
- На рентгеновском снимке — рассеянные очаги воспаления.
- Благоприятное течение сопровождается улучшением состояния больных на 7 сутки процесса.
- При прогрессировании патологии нарастает симптоматика, возникают приступы удушья, развивается респираторный дистресс-синдром. Чтобы спасти жизнь больным, их подключают к аппарату ИВЛ.
SARS или тяжелый острый респираторный синдром сопровождается медленным разрушением альвеол. Согласно статистике, примерно 10% заболевших лиц погибают от стойкой дыхательной дисфункции.
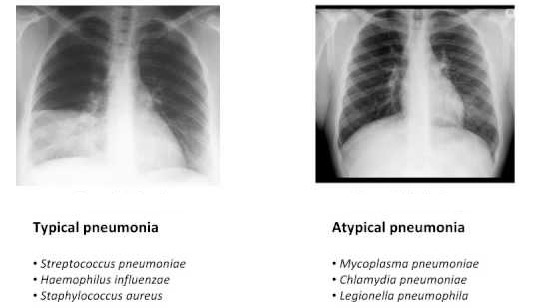
Все атипичные пневмонии независимо от возбудителя имеют следующие особенности:
- Отсутствие эффекта от лечения сульфаниламидными препаратами и бета-лактамными антибиотиками,
- На рентгенограмме отсутствие признаков консолидации легочной ткани,
- Небольшая распространенность воспалительного процесса,
- В гемограмме – незначительный лейкоцитоз,
- Наличие внелегочных симптомов,
- Скудная мокрота или ее отсутствие,
- Слабо выраженная экссудация,
- Несоответствие симптомов болезни физикальным данным.
Диагностические мероприятия
Диагностика атипичной пневмонии вызывает определенные трудности у специалистов, поскольку симптомы патологии неспецифичны и слабо выражены. Пульмонологи и инфекционисты изучают клиническую картину заболевания, осматривают пациентов, собирают анамнез. Особое внимание они обращают на форму грудной клетки, цвет и чистоту кожи, размеры и болезненность лимфоузлов, печени, селезенки. Врачи во время беседы выясняют, с кем контактировал пациент, выезжал ли он в эндемичные по атипичной пневмонии регионы. Перкуторно определяется притупление легочного звука в нижнебоковых и задних отделах грудной клетки. Аускультативно на фоне ослабленного дыхания выслушивается крепитация и влажные хрипы.
Заподозрив развитие атипичного воспаления легких, врачи назначают больным высокоточные исследования, испытания и тесты. Для подтверждения диагноза и выбора лечебной тактики необходимы результаты лабораторно-аппаратных методик.
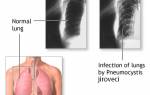
- Рентгенографическое исследование легких в двух проекциях позволяет определить наличие воспалительного очага. Инфильтраты располагаются в периферических отделах легочных полей, а при прогрессировании заболевания они увеличиваются в размерах и становятся двусторонними. Легочная ткань слабо инфильтрирована и неоднородна. На ней появляются «размытые» тени, а на измененном легочном рисунке – диффузные петлевидные и сетчатые элементы.
- Компьютерная томография – выявление изменений в структуре легочной ткани воспалительного характера: круглые очаги в пределах одной доли легкого с тенденцией к слиянию.
- Плевральная пункция и бронхоскопия проводятся с целью забора биоматериала.
- Микробиологическое исследование мокроты — ее посев на специальные питательные среды, выделение возбудителя инфекции, его идентификация и определение чувствительности к антибиотикам.
- Серологические методы – реакция связывания комплемента или иммуноферментный анализ на основе моноклональных антител.
- ПЦР-диагностика — обнаружение генетического материала возбудителя в мокроте или крови больного.
- Гемограмма — признаки бактериального или вирусного воспаления: лейкопения, лимфопения, тромбоцитопения, увеличение относительного числа нейтрофилов.
- Биохимический анализ крови – оценка ферментативной активности печени, изменение газового состава крови.
Диагностика атипичной пневмонии направлена на обнаружение очагов поражения в легочной ткани и выявление возбудителя инфекции. Результаты проведенных манипуляций позволяют поставить точный диагноз и назначить эффективную лекарственную терапию.
Лечебный процесс
Лечение атипичной пневмонии заключается в уничтожении патогенных агентов и устранении неприятным симптомов. Больных с высокой температурой тела и признаками респираторной дисфункции госпитализируют в стационар. Их помещают в палаты с современной системой вентиляции, что очень важно при заболеваниях органов дыхания.
Всем лихорадящим больным необходимо соблюдать постельный режим, правильно питаться и много пить. Специализированная диета направлена на исключение из ежедневного меню раздражающих продуктов и введение в рацион легкоусвояемых, калорийный блюд. Лекарственные средства назначает лечащий врач, исходя из выявленных симптомов и этиологии болезни.
- Этиотропная терапия заключается в применении противомикробных препаратов. Антибиотики подбирают с учетом результатов теста на чувствительность. Больным назначают макролиды — «Азитромицин», «Эритромицин», линкозамины – «Клиндамицин», фторхинолоны – «Спарфлоксацина», «Офлоксацина», цефалоспорины – “Цефтриаксон», «Цефазолин». Курс лечения длится 10-14 дней. Более короткие циклы недопустимы. Они способствуют хронизации процесса и рецидивированию инфекции. Если причиной патологии являются вирусы, антибиотикотерапия проводится с профилактической целью – для предупреждения вторичного бактериального инфицирования.
- Атипичную пневмонии, вызванную вирусами, лечат «Рибавирином» и его аналогами. Это противовирусное средство обладает выраженной активностью в отношении коронавирусов. Хороший терапевтический эффект оказывает переливание плазмы крови пациентов, перенесших SARS.
- Основная цель симптоматической терапии – купирование симптомов респираторного заболевания. Она включает применение антипиретиков и НПВС – «Ибупрофена», «Нурофена», «Парацетамола»; муколитических и отхаркивающих средств – «Амброксола», «АЦЦ», «Бромгексина»; бронходилятаторов – «Беротека», «Беродуала», «Эуфиллина»; диуретиков, купирующих отеки – «Фуросемида», «Гипотиазида», «Верошпирона».
- Детоксикация — инфузионное введение солевых и органических растворов: «Рингера», «Реополиглюкина», «Ацесоли», физраствора, глюкозы.
- Кортикостероидные средства оказывают мощное противовоспалительной действие – «Преднизолон», «Дексаметазон».
- Иммунозаместительное лечение назначают в тяжелых случаях при отсутствии эффекта от этиотропных средств. В организм пострадавшего вводят плацентарный гамма-глобулин.
- Кислородотерапия проводится лицам с признаками гипоксемии. Увлажненный кислород подается через специальную маску под небольшим давлением.
- Реанимационные мероприятия показаны при нарастании гипоксии и дыхательной недостаточности. Больных подключают к аппарату ИВЛ, интубационно или ингаляционно вводят препараты сурфактанта.
Медикаментозную терапию дополняют физиолечением, массажем, дыхательной гимнастикой и ЛФК. Эти процедуры назначают после стабилизации состояния пациента.
Профилактика и прогноз
Прогноз атипичной пневмонии неоднозначный. Он зависит от множества факторов — вида возбудителя, состояния макроорганизма, своевременности диагностирования патологии и начала лечебных мероприятий. Лица с крепким иммунитетом выздоравливают без каких-либо негативных последствий. Своевременное и грамотное этиотропное лечение обеспечивает быстрый регресс клинических проявлений болезни. При этом изменения на рентгенограмме могут сохраняться до 4-6 недель. В некоторых случаях после перенесенной патологии в легочной ткани формируются участки ограниченного пневмосклероза. Реабилитационный период медленный и длительный.
У больных с нарушением иммунной защиты развиваются смертельно опасные осложнения — легочные и внелегочные. В первую группу входят абсцессы, плеврит, эмфизема, гангрена легкого, бронхообструктивный синдром, острая дыхательная недостаточность. Развитию внелегочных осложнений способствует распространение инфекции на соседние ткани. К ним относятся: энцефалит, менингит, анемия, миокардит, нарушения психики, инфекционно-токсический шок. Лица, перенесшие атипичную пневмонию, погибают от респираторного дистресс-синдрома.
Мероприятия, предупреждающие развитие патологии:
- Соблюдение личной гигиены,
- Укрепление иммунитета,
- Витаминизированное питание,
- Профилактический прием иммуномодуляторов,
- Борьба с вредными привычками,
- Ношение одноразовых марлевых повязок во время эпидемий,
- Проветривание и регулярная уборка в помещении,
- Отказ от посещения мест массового скопления людей,
- Обеззараживание средств личной гигиены, одежды и постельного белья больного,
- Своевременное лечение респираторных заболеваний.
Атипичная пневмония — тяжелая патология, требующая оказания качественной медицинской помощи. Своевременное лечение и адекватная иммунная защита позволяют пациентам полностью выздороветь и быстро восстановиться. Если больной игнорирует симптомы пневмонии и отказывается от лечения, происходит хронизация процесса, развивается пневмосклероз, повышается риск летального исхода.

 Микоплазмы — вызывают респираторный микоплазмоз у детей и подростков, протекающий с поражением легочной ткани, нервной системы, кожного покрова;
Микоплазмы — вызывают респираторный микоплазмоз у детей и подростков, протекающий с поражением легочной ткани, нервной системы, кожного покрова;