Содержание
Содержание:
Бактериальная инфекция — обширная группа болезней, причиной которых являются бактерии. Эти многочисленные микроорганизмы обитают везде: в воздухе и воде, на окружающих предметах и земле, в любой агрессивной среде. В организм человека они проникают различными путями. Попав в благоприятные для роста и развития условия, бактерии начинают стремительно размножаться и выделять токсины. Это самый важный фактор патогенности, благодаря которому происходит развитие инфекционного воспаления.
Кроме патогенных микробов, вызывающих заболевания и несущих наибольшую опасность для здоровья человека, существуют и условно-патогенные бактерии. Они постоянно обитают в организме человека, не доставляя ему никаких проблем. Под воздействием негативных экзогенных или эндогенных факторов микробы активно размножаются и приобретают болезнетворные свойства. Чаще всего это случается при значительном ослаблении иммунитета. Существуют полезные бактерии, обитающие в ЖКТ и благотворно влияющие на иммунную систему. Лактобактерии и бифидобактерии нормализуют процесс пищеварения и не позволяют патогенным агентам поселиться в кишечнике.
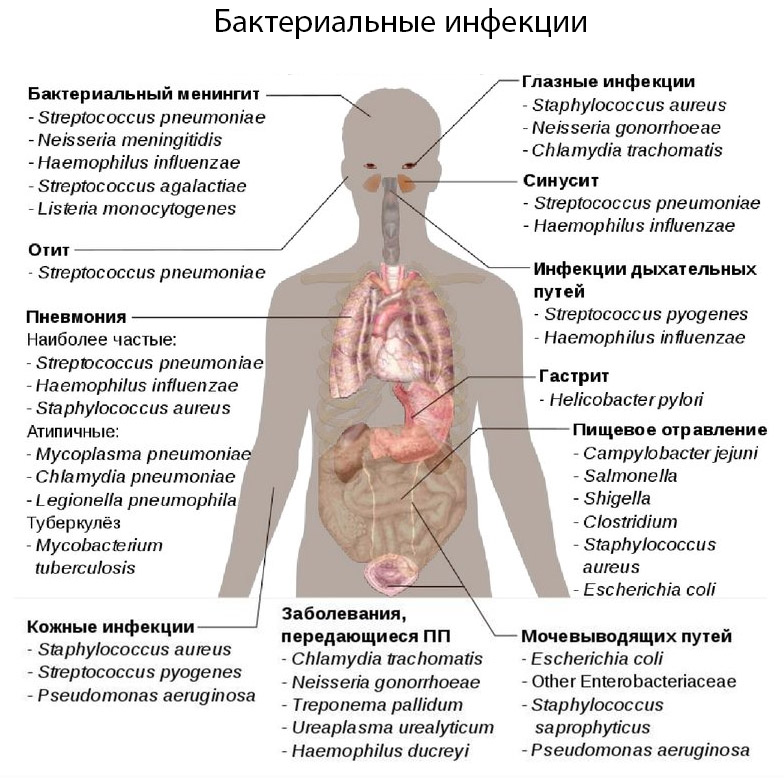
К бактериальным инфекциям относится достаточно широкий спектр патологий, начиная от обыкновенных кожных заболеваний и заканчивая тяжелыми болезнями — менингитом, пневмонией, пиелонефритом.
Все бактериальные инфекции классифицируют по локализации очага поражения:
- Респираторные инфекции передаются преимущественно воздушно-капельным путем и вызывают поражение органов дыхания. К ним относятся: стафилококковая, пневмококковая, стрептококковая, коклюшная, туберкулезная, менингококковая, микоплазменная. У больных возникает инфекционный ринит, ринофарингит, синусит, тонзиллит, бронхит, пневмония.
- Кишечные инфекции развиваются после употребления несвежих продуктов питания или блюд, не прошедших полноценную термическую обработку. Основная причина патологии — несоблюдение правил личной гигиены. Бактериальную инфекцию кишечника называют болезнью грязных рук. Ее возбудителями являются шигеллы, стафилококки, вибрионы, сальмонеллы.
- Инфекции, передающиеся половым путем — сифилис, гонорея, трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, кандидоз и другие. У женщин инфекция протекает в форме цистита, уретрита, вагиноза, пиелонефрита и воспалительных заболеваний внутренних половых органов. У мужчин обычно развивается уретрит, баланит или простатит.
- Бактериальные инфекции кожи — пиодермии, представляющие собой гнойничковые заболевания, развивающиеся при проникновении в кожный покров патогенных бактерий. Клинические формы инфекции: импетиго, фурункул, карбункул, экзема, дерматит, фолликулит, рожа.
Список самых распространенных бактериальных болезней можно дополнить инфекциями крови, которые передаются насекомыми — чума, сыпной тиф, лихорадки, риккетсиозы.
Отличительные особенности
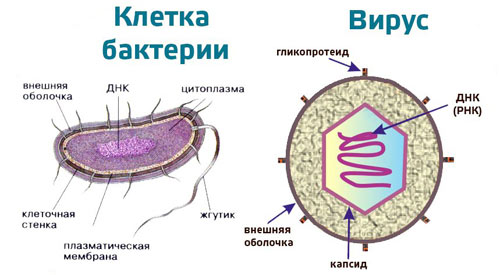
Бактерии и вирусы — возбудители инфекционных заболеваний, имеющие много различий.
- Вирусы способны размножаться только в организме человека. Бактерии свободно делятся в любых благоприятных условиях. Они представляют собой полноценный живой организм, которому необходимо питание для развития и самовоспроизведения.
- Бактерии крупнее вирусов. Их видно под световым микроскопом, а самые крупные – невооруженным глазом. Вирусы удалось обнаружить только после изобретения электронного микроскопа.
- Механизм действия вирусов и бактерий тоже отличается. Первые вызывают явления интоксикации — лихорадку, слабость, миалгию и артралгию, а вторые — признаки локального гнойного воспаления – налет на языке, пробки в миндалинах, скопление казеозных масс в лакунах.
- Инфекционные заболевания отличаются не только клинической симптоматикой, но и результатами лабораторных анализов.
Как отличить вирусную инфекцию от бактериальной? Эти патологии необходимо дифференцировать, поскольку для их лечения требуются абсолютно разные препараты.
Признаки, позволяющие различить болезни, вызванные бактериями и вирусами:
- Длительность течения — симптомы вирусной патологии проходят за неделю, а бактериальной сохраняются порой больше месяца.
-
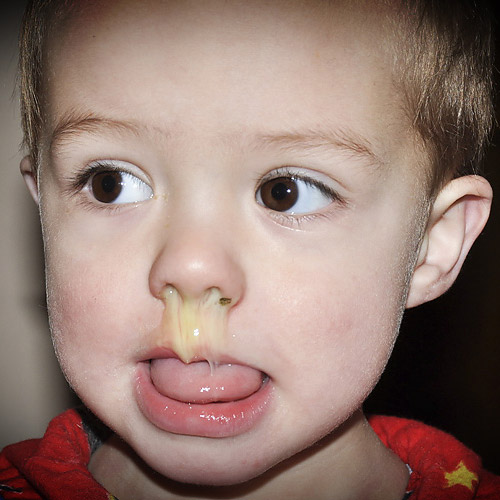
зеленые сопли: признак бактериальной инфекции
Вирусы вызывают выработку бесцветного и жидкого секрета. Бактерии стимулируют синтез мутной желтоватой или зеленоватой густой слизи с прожилками крови и гнойными сгустками.
- Температура тела при бактериальных заболеваниях повышается постепенно и редко достигает фебрильных значений. Вирусы вызывают резкий подъем температуры до 39-40 градусов, которая постепенно снижается.
- Бактериальные патологии развиваются медленно и формируют в определенной зоне очаг поражения, который можно обнаружить во время диагностического обследования. Микроорганизмы поражают конкретные органы и системы. Общее ухудшение состояния возникает только в запущенных случаях. Вирусная инфекция проявляется сразу и ярко, поражая весь организм без четкой локализации процесса.
- Инкубационный период бакинфекции длится 1-2 недели, а вирусного заболевания — несколько часов, максимум — сутки. Продромальный период вирусной инфекции ярко выражен и продолжается сутки, у бактериальной он проходит незаметно.
- Лабораторные признаки вирусов: лейкопения, лимфоцитоз, моноцитоз, бактерий – нейтрофилез.
- С помощью микробиологического исследования биоматериала от больного можно обнаружить только возбудителя бактериальной инфекции. Для выявления вирусов необходимы особые лабораторные условия. Их культивируют в куриных эмбрионах, культуре клеток, организме лабораторных животных.
- Бактериальные инфекции вылечить можно только антибиотиками. При ОРВИ они не помогут. Здесь необходимы противовирусные препараты и иммуномодуляторы.
Знать признаки бактериальной инфекции должен каждый. Заболевания, спровоцированные опасными бактериями, могут привести к печальным последствиям.
Симптоматика
Клиническая картина бактериальных заболеваний отличается полиморфизмом. Появление конкретных симптомов зависит от вида возбудителя, локализации очага поражения, состояния макроорганизма и степени тяжести патологии. В развитии инфекционного процесса бактериальной этиологии выделяют несколько периодов: инкубационный, продромальный, основных проявлений, выздоровление.
- При бактериальных инфекциях длительность инкубации варьируется в широких пределах: одни бактерии размножаются быстро, другим требуется для адаптации несколько дней. Инфицированный человек чувствует себя удовлетворительно и не подозревает о том, что болен. В это время он еще не заразен и не опасен для окружающих. В сыворотке больного антител нет, иммунная система еще не отреагировала на инфекцию.
- Продрома — непостоянный признак инфекции. В тяжелых случаях она может отсутствовать. Этот период характеризуется не только интенсивным размножением бактерий в месте локализации, но и продукцией соответствующих токсинов, инвазией в ткани. У больных появляются неспецифические признаки воспаления. К ним относятся: лихорадка или субфебрилитет, недомогание, отсутствие аппетита, вялость, цефалгия. Длится продрома в среднем двое или трое суток. В отдельных случаях она затягивается на 10 дней.
- Период разгара болезни отличается появлением характерных симптомов, зависящих от расположения патологического очага. Острые кишечные инфекции проявляются интоксикацией, отсутствием аппетита, налетом на языке, абдоминальной болью, диспепсическими явлениями — рвотой, тошнотой, метеоризмом, поносом. К симптомам респираторных инфекций относятся: ринорея, заложенность носа, першение и боль в горле, сухой или влажный кашель, хрипы, одышка. ИППП имеют следующие признаки: обильные выделения из влагалища или уретры с неприятным запахом, зуд и жжение в паху, болезненное и учащенное мочеиспускание, боль при половом сношении. У детей любая бактериальная инфекция протекает тяжелее, чем у взрослых. Чем меньше ребенок, тем сильнее выражены признаки интоксикации. У малышей температура повышается до 38,5 градусов и выше. Жар сопровождается сотрясающим ознобом, слабостью, отказом от еды, беспокойством, судорогами. В период основных проявлений возбудитель активно размножается, выделяет в кровь токсины и ферменты, которые, накапливаясь, становятся причиной инфекционно-токсического шока.
- Реконвалесценция или выздоровление — период угасания болезни, характеризующийся восстановлением деятельности всех органов. У больных исчезают клинические проявления инфекции. Возбудитель и токсины нейтрализуются и выводятся из организма. В период выздоровления формируется иммунитет.
Бактериальная инфекция может протекать бессимптомно. Микробы попадают в организм человека, но не сразу вызывают развитие заболевания. Человек при этом является бактерионосителем. Носительство инфекции может сохраняться долгие годы. Под воздействием провоцирующих факторов бактерии активизируются. Стресс, переохлаждение, иммунодефицит могут спровоцировать развитие острого инфекционного воспаления.
Диагностические мероприятия
Диагностика бактериальных инфекций основывается на результатах лабораторных испытаний. Врач после опроса и осмотра пациента назначает дополнительные исследования. Чтобы дифференцировать бактериальное и вирусное поражение, а также определить возбудителя инфекции, следует сдать определенные анализы. Их результаты необходимы для постановки окончательного диагноза и назначения соответствующей терапии.
Неспецифические методы лабораторной диагностики:
- В гемограмме обнаруживают признаки бактериальной инфекции — лейкоцитоз, увеличение числа палочкоядерных нейтрофилов, подъем СОЭ.
- Анализ мочи — определение признаков поражения органов мочевыделения бактериями и степени выраженности интоксикации. В моче обнаруживают следы белка при длительной лихорадке.
Культуральный и серологический методы:
- Прямая микроскопия — приготовление мазка из материала, его окраска, фиксация и изучение под микроскопом. Этот метод позволяет быстро сориентироваться в этиологии процесса. Материалом для исследования являются биологические жидкости организма: кровь, моча, ликвор, отделяемое зева и носа, вагинальный или шеечный соскоб, синовиальная жидкость, слюна.
- Бактериологическое исследование биоматериала от больного на микрофлору — выделение и полная идентификация бактерий с определением их чувствительности к антибиотикам и бактериофагам. Мокроту, гной, мазок из зева засевают на специальные дифференциально-диагностические среды. Чашки с посевами инкубируют. После получения чистой культуры определяют морфологические, тинкториальные, биохимические и культуральные свойства бактерий. В заключении ставят антибиотикограмму. Это очень важный этап диагностики, позволяющий врачам-клиницистам назначить грамотную и корректную антибиотикотерапию. Рутинное микробиологическое исследование быстрорастущих бактерий длится 48–72 часа, а медленнорастущих — 10–14 дней.
- Серология — выявление в крови больного антител или антигенов бактерий путем связывания их со специфическими антигенами или антителами. Результат анализа — определение титра антител различных классов: IgM, IgG, IgA. В настоящее время в лаборатории ставят реакции гемагглютинации, связывания комплемента, иммунофлюоресценции, иммуноферментный анализ. С их помощью можно быстро установить диагноз и оценить динамику процесса.
- Полимеразная цепная реакция — экспресс-метод, позволяющий быстро и точно обнаружить генетический материал бактерии в испытуемом образце. ПЦР является самым надежным критерием идентификации.
Видео: как по анализу крови определить вирусная или бактериальная инфекция у ребёнка? – Доктор Комаровский
Лечение
Лечение бактериальных инфекций направлено на ликвидацию причины, детоксикацию организма, восстановление функций пораженных органов, устранение симптомов и облегчение общего состояния. Больным проводят этиотропную, патогенетическую и симптоматическую терапию.
Бактериальную инфекцию не побороть без антибиотиков. Специалисты выбирают препараты эмпирическим путем — из собственного опыта или по результатам антибиотикограммы. Все противомикробные средства делятся на три группы:
- Антибиотики широкого спектра действия — эффективны в отношении разных видов бактерий. Их назначают в тех случаях, когда специалист точно не знает род и вид возбудителя. Наиболее популярные препараты данной группы: пенициллины «Амоксициллин», макролиды «Азитромицин», цефалоспорины «Цефалексин», фторхинолоны «Ципрофлоксацин».
- Антибиотики среднего спектра — уничтожают бактерии одной группы. Препаратами этого класса являются «Бацитрацин», «Пенициллин».
- Антибиотики узкого спектра направлены на борьбу с определенным видом бактерий – полимиксины.
Когда выделен возбудитель инфекции и определена его чувствительность к антибиотикам, лечение проходит намного легче и эффективней.
Бактерии быстро приспосабливаются к изменяющимся условиям среды, в том числе и к антибиотикам. Их лечебное действие слабеет благодаря мутации микроорганизмов. Чтобы подобрать новый, более эффективный препарат, требуется много времени.
Антибиотики выпускают в различных лекарственных формах — таблетированной, инъекционной, в виде суспензии для детей. Одни препараты оказывают бактериостатическое действие – задерживает рост бактерий, другие — бактерицидное, уничтожая микробы.
Противомикробные средства могут вызывать аллергические реакции и расстройства пищеварения. Их назначением должен заниматься исключительно лечащий врач после получения результатов диагностики.
Вместе с антибиотиками больным необходимо принимать пре- и пробиотики – «Линекс», «Аципол», «Бифиформ». Эти препараты восстанавливают микрофлору кишечника и не допускают развития дисбактериоза.
Симптоматическая терапия бактериальных инфекций проводится по медицинским показаниям и определяется локализацией очага поражения. Больным назначают:
- НПВС от жара и головной боли – «Нурофен», «Ибупрофен», «Диклофенак».
- Дезинтоксикационные средства — солевой раствор «Регидрон», энтеросорбенты «Полисорб», «Энтерол».
- Муколитические и отхаркивающие средства – «Амброксол», «Бромгексин».
- Местные антисептики при ангине — спрей «Мирамистин», раствор «Хлорофиллипт», леденцы «Стрепсилс».
- Поливитаминные комплексы и средства для укрепления иммунитета ускоряют процессы выздоровления и восстановления утраченных функций организма.
Медикаментозная терапия должна сочетаться с изменением привычного питания и образа жизни. Больным необходимо исключить из рациона соленую, острую и жирную пищу, отказаться от алкоголя и курения, бороться с гиподинамией, укреплять иммунитет. При кишечных инфекциях следует соблюдать лечебную диету.
Профилактические меры
Чтобы избежать развития бактериальной инфекции, необходимо соблюдать простые правила:
- Не переохлаждаться,
- Закаляться,
- Соблюдать личную гигиену,
- Правильно питаться,
- Принимать витамины,
- Ставить прививки по Национальному календарю,
- Ежегодно вакцинироваться от гриппа,
- Убирать и проветривать помещение,
- Избегать беспорядочных половых связей,
- Защищать организма от стресса.
Если лечение было назначено правильно, и пациент соблюдал все врачебные рекомендации, бактериальные инфекции заканчиваются благоприятно. В большинстве случаев больные полностью выздоравливают без осложнений и серьезных последствий для организма.