Содержание
Содержание:
Дизентерия – инфекционное воспаление толстого кишечника, вызванное патогенными микроорганизмами и отличающееся острым течением. Основную роль в развитии патологического процесса играет токсин, попадающий в кровь после разрушения микробных клеток. Именно он обуславливает ведущие симптомы болезни: диарею, абдоминальную боль, ложные позывы, интоксикацию. Инфекция распространяется фекально-оральным способом через грязные руки, обсемененную пищу, зараженную воду. Выделение возбудителя во внешнюю среду начинается с первого дня инфицирования. Наиболее опасными в эпидотношении являются лица со стертыми формами дизентерии, а также работники учреждений общественного питания и пищевой промышленности. Инфекционный процесс развивается при несоблюдении личных гигиенических норм и называется в простонародье болезнью грязных рук.
Термин «дизентерия» в переводе с древнегреческого языка означает «плохой кишечник». Возбудителями инфекции являются бактерии рода Shigella и дизентерийные амебы. В зависимости от этиологического фактора выделяют два типа кишечных заболеваний – шигеллез и амебиаз. Клиника патологического процесса состоит из симптомов интоксикационного, диспепсического, дегидратационного и колитического синдромов. Дизентерия чаще диагностируется у детей 2-7 лет, но может поражать и взрослых лиц. Крайне редко патология развивается у новорожденных и грудничков, поскольку они имеют сильный иммунитет, доставшийся от матери.
Дизентерия не имеет определенной сезонности и регистрируется круглогодично. Пик заболеваемости приходится на летне-осенний период. Инфекция быстро распространяется в регионах с неблагоприятными социально-экономическими условиями и частыми природными катаклизмами. Диагностика патологии основывается на результатах микробиологического исследования испражнений пациента. Лечение преимущественно амбулаторное — больным назначают регидратационную, антибактериальную и дезинтоксикационную терапию. Профилактика заключается в строгом соблюдении санитарно-гигиенических норм и правил. При отсутствии адекватного лечения дизентерия приводит к серьезным осложнениям и приобретает хроническое течение.
Этиология
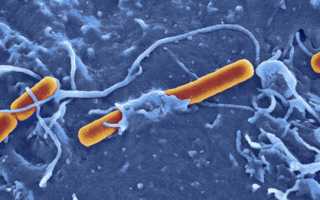
Возбудителем бактериальной дизентерии является шигелла — патогенный микроорганизм, обладающий особыми морфологическими и физиологическими свойствами.
- Шигеллы – аспорогенные факультативно-анаэробные палочки, не имеющие жгутиков и отрицательно окрашивающиеся по Граму.
- Они не требовательны к питательным средам — хорошо размножаются в простом бульоне и пептонном агаре.
- Шигеллы чрезвычайно устойчивы во внешней среде. Они длительно сохраняются в природных объектах – воде, почве и продуктах питания. В сточных водах бациллы остаются жизнеспособными в течение 30 дней, не утрачивая своих патогенных свойств. При благоприятных условиях этот срок может увеличиваться до 4 месяцев. Микробы быстро размножаются в салатах, компотах, мясных, молочных, рыбных блюдах. Они мгновенно погибают при кипячении, воздействии ультрафиолета, фенола и хлорсодержащих дезинфектантов.
- Шигеллы быстро приобретают устойчивость к антибактериальным препаратам, а вызванная ими дизентерия плохо поддается традиционному лечению. Это характерная особенность бактерий данного рода.
- Шигеллы обладают антигенной специфичностью. Микроорганизмы имеют О-антиген и К-антиген. Существует большое количество сероваров и серотипов дизентерийных бактерий.
- Патогенные свойства палочек обусловлены их инвазионной и адгезивной способностью, секрецией токсинов, паразитированием внутри клетки. Бактерии проникают в организм человека, прикрепляются к стенке кишечника, внедряются в эпителиоциты толстой кишки, размножаются и продуцируют эндотоксин, который высвобождается в кровь только после гибели бактериальной клетки и обуславливает развитие сильной интоксикации. Высокоактивный цитотоксин нарушает синтез белка и разрушает мембраны эпителиальных клеток, энтеротоксин усиливает приток жидкости в кишку, нейротоксин поражает структуры нервной системы, гемолизин разрушает капилляры и вызывает ишемию кишечника.
- Шигеллы обладают слабой ферментативной активностью и высокой вирулентностью.
Амебную дизентерию вызывают представители класса простейших. Дизентерийная амеба имеет ядро, много вакуолей и ложноножки, с помощью которых она питается и перемещается. Амебы существуют в виде вегетативных и покоящихся форм. Они обитают в толстом кишечнике человека и легко проникают в кровь. Основным питательным субстратом для простейших являются эритроциты, колоноциты, органические вещества.
Дизентерия — антропонозная инфекция, распространенная повсеместно. В природе шигеллы и амебы встречаются только у человека. Источником заражения является больной или бессимптомный носитель. Бактерии выделяются во внешнюю среду с первых дней клинической симптоматики. Наиболее опасными в эпидемиологическом отношении являются работники питания и водоснабжения.
Возбудитель передается фекально-оральным способом. Пути передачи инфекции:
- Алиментарный — через обсемененные продукты питания,
- Водный — при употреблении загрязненной воды,
- Контактно-бытовой – через грязные руки.
Современной медицине известны случаи заражения людей при купании в инфицированных водоемах. Факторы, предрасполагающие к развитию заболевания – скученность населения и низкий гигиенический уровень.
Естественная восприимчивость к дизентерии довольно высокая. Чтобы произошло заражение, загрязненная фекалиями вода или пища должны попасть в рот. После перенесенной инфекции формируется нестойкий типоспецифический иммунитет.
Патогенез
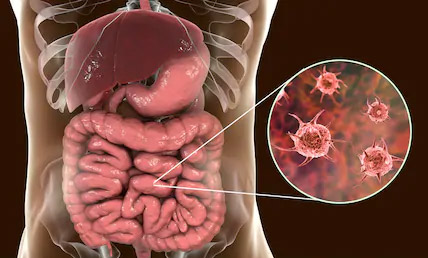
Когда бактерии перемещаются в толстый кишечник, они вторгаются в колоноциты и стремительно размножаются. В сигмовидной и прямой кишке начинает развиваться патологический процесс, который протекает по типу местного катарального или фибринозно-некротического воспаления.
Патогенетические звенья инфекции:
- Секреция цитотоксина, повреждающего эпителиоциты,
- Продукция энтеротоксина, усиливающего приток жидкости в кишечник,
- Выработка нейротоксина, разрушающего нейроны,
- Гибель части шигелл, выход эндотоксина в кровь, токсемия, интоксикация,
- Повышение проницаемости кровеносных сосудов, развитие геморрагического синдрома,
- Неравномерный спазм различных сегментов кишечника – переполнение верхних и запустевание нижних отделов,
- Болевые ощущения в животе, уменьшение объема фекалий, тенезмы,
- Формирование иммунных комплексов, фиксирующихся в капиллярах, дисциркуляторные явления, агрегация тромбоцитов, ДВС-синдром,
- Нарушение синтеза белка, некроз эпителия, образование дефектов в кишечной стенке — эрозий и кровоточащих язв, фатальные деструктивные процессы,
- Нарушение пищеварения — болевой, диспепсический и диарейный синдромы,
- Дисбаланс кишечной микрофлоры,
- Токсическое поражение нервной и сердечно-сосудистой систем, надпочечников.
Элиминацию возбудителя обеспечивают макрофаги межклеточного пространства, естественные киллеры, интерфероны, лимфоциты, различные классы специфических антител. Когда организм полностью освобождается от патогенов, наступает выздоровление. У лиц с ослабленным иммунитетом этот процесс порой затягивается до нескольких месяцев, формируется бактерионосительство. В тяжелых случаях на фоне иммунодефицита болезнь приобретает хроническое течение. Исход и прогноз патологии зависят от способа заражения, вида шигеллы, микробной дозы, резистентности макроорганизма.
Амебная дизентерия патогенетически схожа с шигеллезной. Эти патологии имеют общие признаки и различия. Они требуют проведения точной диагностики и оптимальной терапии.
Классификация
Дизентерия классифицируется по течению на:
- Острую – колитическую и гастроэнтеритическую,
- Хроническую – непрерывную или рецидивирующую,
- Бактериовыделение.
По этиологии:
- Шигеллезная — вызванная бактериями рода Shigella,
- Амебная — вызванная простейшими.
По клиническим признакам:
- А – преобладание признаков инфекционного токсикоза,
- Б – диспепсические расстройства и болевой синдром,
- В – одновременное появление общих и местных симптомов болезни.
По степени тяжести:
- Легкая — слабовыраженный интоксикационный синдром, частый жидкий стулом до 10 раз в сутки, болезненные ощущения в животе, боль при дефекации, фекалии с примесью крови;
- Средняя — умеренная интоксикация, спастическая боль в животе, диспепсия, лихорадка, стул до 20 раз в сутки с кровью, признаки дегидратации;
- Тяжелая — фебрильная лихорадка, неукротимая рвота, стул более 20 раз в сутки, режущая абдоминальная боль, обезвоживание.
Симптоматика
Инкубационный период острой дизентерии относительно короткий. Его продолжительность варьируется от нескольких часов до 5-6 дней. Чаще всего инкубация составляет 2-3 дня.
Клиника инфекции складывается из основных синдромов:
- Интоксикационного — лихорадка, озноб, слабость, вялость, упадок сил, гиподинамия, цефалгия, головокружение, потеря аппетита, бледность кожи, сухой и белый язык, повышенная потливость, боль в мышцах и суставах;
- Болевого — периодическая схваткообразная или постоянная режущая боль в животе различной интенсивности, усиливающаяся перед опорожнением и локализующаяся в эпигастрии, вокруг пупка, в проекции сигмы или внизу живота;
- Диарейного — фекалии кашицеобразной или жидкой консистенции с включениями слизи, крови, гноя;
- Колитического – тенезмы, ощущение незавершенности процесса дефекации, отсутствие удовлетворения от опорожнения кишечника;
- Диспепсического – тошнота, рвота, икота, метеоризм;
- Дегидратационного — постоянная жажда, сухость кожи, резь в глазах, втянутый живот, нарушение сердечного ритма, слабый пульс, приглушение тонов сердца, учащенное и поверхностное дыхание, судороги в икроножных мышцах, снижение тургора кожи, «руки прачки».
Основные клинические формы патологии:
-
Колитическая форма инфекции начинается с резкого подъема температуры до 39-40 градусов, сильного озноба, гипергидроза, боли в мышцах и суставах, общей слабости. У больных пропадает аппетит, возникает тошнота, рвота, интенсивная абдоминальная боль режущего характера с преимущественной локализацией в правых и нижних отделах живота. Приступы боли повторяются более 10 раз в сутки, сопровождаются истинными или ложными тенезмами — мучительными позывами к дефекации, а также диареей. Испражнения жидкие, водянистые, с примесью крови, слизи, гноя. Со временем объем выделяющихся фекалий становится скудным – «ректальный плевок». Объективными признаками инфекции являются: белый налет на языке, учащенное сердцебиение, падение артериального давления. К 5-7 дню болезни острая симптоматика начинает угасать. Эрозии и язвы сохраняются на слизистой оболочке кишечника в течение месяца. В тяжелых случаях на фоне выраженной интоксикации наблюдается помутнение сознания, возникают гемодинамические нарушения.
- Атипичная гастроэнтеритическая форма дизентерии отличается короткой инкубацией — до 6-8 часов, преобладанием энтеральных симптомов над интоксикационными, диспепсией с тошнотой и многократной рвотой. Схваткообразная болезненность концентрируется в эпигастрии и разливается вокруг пупка. У больных стул обильный водянистый без патологических примесей. Интенсивная потеря жидкости – причина обезвоживания организма. Симптоматика патологии бурная, но кратковременная.
- Стертая форма встречается часто. Пациенты жалуются на дискомфортные и болезненные ощущения в животе, стул кашицеобразной консистенции без крови, субфебрилитет. Интоксикация незначительна или полностью отсутствует. При ректороманоскопии обнаруживают признаки катарального проктосигмоидита – воспаления прямой и ободочной кишки.
- Хроническая рецидивирующая дизентерия — частая смена острого воспаления и ремиссии, при которой состояние больных остается удовлетворительным.
- Непрерывная форма приводит к тяжелой пищеварительной дисфункции и стойкому поражению кишечной стенки. У больных ежедневно возникает понос, фекалии кашицеобразные, зеленоватые, признаки интоксикации не наблюдаются. В кишечнике нарушаются процессы всасывания и усвоения питательных веществ. Это приводит к снижению массы тела, гиповитаминозу, метаболическим расстройствам.
Дизентерия у взрослых протекает в любой из перечисленных формах. Заболевание стремительно развивается у лиц с тяжелыми хроническими патологиями, другими острыми инфекциями или иммунодефицитом. Группу риска составляют пожилые люди, грудные дети и беременные женщины. При появлении признаков дизентерии эти лица подлежат обязательной госпитализации в инфекционный стационар.
У маленьких детей инфекция протекает по энтеритному типу. Основными ее проявлениями являются: лихорадка, отказ от еды, беспокойство, плохой сон, срыгивания, жидкий стул. Дети заражаются преимущественно контактным путем — через грязные руки. У малышей симптомы интоксикации преобладают над кишечными нарушениями. Когда появляются тенезмы, больные кричат, тужатся, краснеют, поджимают ножки. Стул у грудничков не теряет каловый характер. Испражнения содержат зелень, примеси гноя и крови.
Осложнения
При отсутствии своевременного и эффективного лечения дизентерия осложняется тяжелыми патологическими процессами кишечной и внекишечной локализации.
В первую группы входят заболевания пищеварительного тракта:
- Перитонит,
- Парапроктит,
- Перфорация кишечника,
- Внутреннее кровотечение,
- Парез кишечника,
- Геморрой,
- Анальная трещина,
- Выпадение прямой кишки,
- Дисбактериоз,
- Мегаколон,
- Длительно сохраняющаяся кишечная дисфункция.
Ко второй группе осложнений относятся заболевания жизненно важных органов:
- Пневмония,
- Инфекционно-токсический шок,
- Поражение нервной системы,
- Сепсис,
- ДВС-синдром,
- Эндокардит, миокардит, перикардит,
- Энцефалопатия,
- Восходящая урогенитальная инфекция,
- Полиартриты и невриты,
- Почечная недостаточность,
- Отит.
Диагностический процесс
Чтобы не ошибиться с диагнозом и вовремя обнаружить дизентерию, необходимо осмотреть больного и провести целый комплекс лабораторно-инструментальных исследований. Специалисты выслушивают жалобы, собирают эпидемиологический анамнез и выясняют, когда появились первые симптомы болезни, чем питался накануне пациент, с кем контактировал.
Во время общего осмотра врач обращает внимание на цвет кожи, состояние слизистых оболочек и языка, пальпирует живот.
Дополнительные лабораторные и аппаратные методы диагностики:
- Гемограмма — неспецифические признаки бактериального воспаления: нейтрофильный лейкоцитоз, подъем СОЭ.
- Урограмма – протеинурия, эритроцитурия, повышение плотности мочи.
- БАК — выявление метаболических нарушений и дисфункции внутренних органов: повышение протромбинового индекса, фибриногена, АЛТ, амилазы и прочих пищеварительных ферментов.
- Микробиологическое исследование кала — выделение шигелл из биоматериала, их полная идентификация до рода и вида, определение чувствительности к антибиотикам. Бактериологическая диагностика считается максимально специфичной.
- Серология — постановка реакции иммунофлюоресценции, латекс-агглютинации, ко-агглютинации и проведение иммуноферментного анализа с целью обнаружения в крови больного антигенов шигелл.
- ПЦР — ускоренная диагностика диарейных инфекций, направленная на обнаружение генетического материала возбудителя в биосубстратах: слюне, моче, кале, крови.
- Результаты анализа кала на дисбактериоз и копрограммы имеют вспомогательное значение.
- Ультразвуковое, эндоскопическое и томографическое исследования позволяют выявить структурные изменения в толстом кишечнике — эрозии, язвы, источники кровотечения.
При появлении первых признаков кишечной инфекции необходимо как можно скорее обратиться к врачу. Запоздалое лечение серьезных заболеваний может привести к развитию опасных осложнений и летальному исходу.
Лечебные мероприятия
Лечение дизентерии проводится в амбулаторных условиях. Госпитализируют лиц с тяжелыми и осложненными формами патологии, а также пожилых людей с сопутствующими хроническими недугами и детей первого года жизни.
Всем больным с острой кишечной инфекцией назначают постельный или полупостельный режим, обильное питье, щадящую диету, исключающую углеводную, жирную, жареную, острую пищу. В меню следует включать отварной картофель, рисовый отвар, слизистые супы, вязкие каши. Пить желательно простую воду, некрепкий и несладкий чай. К запрещенным продуктам относятся: колбасные изделия, полуфабрикаты, кофе, сладости, жирное мясо, сдобное тесто. С пятого дня болезни после стихания признаков острого воспаления пациентов начинают постепенно переводить на общий стол. В течение последующих двух недель питание переболевших должно быть полноценным и сбалансированным.
- Дизентерия — бактериальная инфекция, избавиться от которой помогут только антибиотики. Этиотропная терапия заключается в применении противомикробных средств из группы фторхинолонов “Ципрофлоксацин», «Офлоксацин», пенициллинов «Ампициллин”, “Аугментин», цефалоспоринов “Цефтазидим», «Цефалексин». Антибиотики следует пить 5-7 дней.
- Антибиотикотерапию проводят на фоне приема пре- и пробиотиков – «Линекса», «Бифиформа», «Аципола». Эти средства предназначены для поддержания нормальной микрофлоры кишечника и профилактики дисбактериоза. Подобное лечение длится в среднем 3-4 недели.
- При дизентерии применяют поливалентный бактериофаг, выпускаемый в жидком виде и таблетках.
- Противопаразитарная терапия показана при амебной дизентерии. Больным назначают «Метронидазол», «Тинидазол», «Дегидроэметин», «Йодохинол».
- Дезинтоксикация направлена на выведение токсинов из организма и коррекцию водно-электролитных нарушений. Больным внутривенно вводят солевые и органические растворы – «Ацесоль», «Реополиглюкин», «Гемодез», физраствор, глюкозу. При легком течении дизентерии детоксикационные препараты применяют орально – “Регидрон», «Цитраглюкосолан», «Гастролит». Эти растворы следует пить малыми порциями.
- Энтеросорбенты также предназначены для разрушения и элиминации токсических веществ – «Полисорб», «Полифепам», «Активированный уголь».
- Ферментные препараты используют при нарушении всасывания и пищеварения – “Панкреатин», «Креон», «Мезим».
- Спазмолитики снимают боль и спазм с гладкой мускулатуры кишечника – «Но-шпа», «Дюспаталин», «Папаверин».
- Иммунотерапия проводится для укрепления иммунитета и стимуляции защитных сил организма – «Тимоген», «Тималин, «Левамизол».
- Противодиарейные препараты — «Имодиум», «Смекта», «Лоперамид».
- Симптоматическая терапия также включает жаропонижающие, противосудорожные, гормональные, обезболивающие и некоторые другие средства.
- Витаминотерапия проводится в течение всего периода лечения.
Средства народной медицины ускоряют процессы регенерации слизистой оболочки кишечника и улучшают работу органа в период реконвалесценции. Больным рекомендуют микроклизмы с отваром ромашки, эвкалипта, облепихи, шиповника. Внутрь полезно принимать настой лаврового листа, гранатовых корок, тысячелистника, чеснока, подорожника, рябины.
Человек считается полностью выздоровевшим, если у него нормализовалась температура тела, восстановился стул, исчезли признаки интоксикации, боли и спазмы в животе. Пациентов выписывают из стационара через 3 дня после клинического выздоровления и при отсутствии патологических изменений в лабораторных исследованиях.
Профилактика и прогноз
Прогноз патологии благоприятный. При своевременно начатом лечении хронизация процесса крайне редка. У некоторых больных могут сохраниться остаточные нарушения работы толстого кишечника.
Мероприятия, позволяющие исключить развитие дизентерии:
- Соблюдение личной гигиены,
- Санитарно-гигиенический контроль на предприятиях пищевой промышленности,
- Очистка водных источников,
- Дезинфекция сточных вод лечебных учреждений,
- Регулярная влажная уборка в помещении и мытье детских игрушек,
- Употребление кипяченой или бутилированной воды,
- Тщательное мытье овощей, фруктов, ягод, зелени перед употреблением в пищу,
- Достаточная термическая обработка молочных продуктов, мяса и рыбы,
- Правильное пищевое поведение,
- Укрепление иммунитета,
- Здоровый образ жизни,
- Оптимальный режим труда и отдыха,
- Своевременное обращение к врачу при наличии патологии,
- Обследование лиц декретированного контингента,
- Санпросветработа среди населения,
- Улучшение бытовых условий проживания.
Прививка против дизентерии показана:
- Работникам инфекционных отделений и бактериологических лабораторий, общепита и коммунальных объектов;
- Детям, посещающим организованные коллективы в эндемичных районах;
- Лицам, собирающимся посетить эпидемиологически опасные регионы.
Иммунизация проводится вакциной под названием «Шигеллвак». После вакцинации формируется стойкая иммунная защита, сохраняющаяся в течение года. Прививка от дизентерии не входит в Национальный календарь. Ее ставят исключительно по эпидемическим показаниям.



 Колитическая форма инфекции начинается с резкого подъема температуры до 39-40 градусов, сильного озноба, гипергидроза, боли в мышцах и суставах, общей слабости. У больных пропадает аппетит, возникает тошнота, рвота, интенсивная абдоминальная боль режущего характера с преимущественной локализацией в правых и нижних отделах живота. Приступы боли повторяются более 10 раз в сутки, сопровождаются истинными или ложными тенезмами — мучительными позывами к дефекации, а также диареей. Испражнения жидкие, водянистые, с примесью крови, слизи, гноя. Со временем объем выделяющихся фекалий становится скудным – «ректальный плевок». Объективными признаками инфекции являются: белый налет на языке, учащенное сердцебиение, падение артериального давления. К 5-7 дню болезни острая симптоматика начинает угасать. Эрозии и язвы сохраняются на слизистой оболочке кишечника в течение месяца. В тяжелых случаях на фоне выраженной интоксикации наблюдается помутнение сознания, возникают гемодинамические нарушения.
Колитическая форма инфекции начинается с резкого подъема температуры до 39-40 градусов, сильного озноба, гипергидроза, боли в мышцах и суставах, общей слабости. У больных пропадает аппетит, возникает тошнота, рвота, интенсивная абдоминальная боль режущего характера с преимущественной локализацией в правых и нижних отделах живота. Приступы боли повторяются более 10 раз в сутки, сопровождаются истинными или ложными тенезмами — мучительными позывами к дефекации, а также диареей. Испражнения жидкие, водянистые, с примесью крови, слизи, гноя. Со временем объем выделяющихся фекалий становится скудным – «ректальный плевок». Объективными признаками инфекции являются: белый налет на языке, учащенное сердцебиение, падение артериального давления. К 5-7 дню болезни острая симптоматика начинает угасать. Эрозии и язвы сохраняются на слизистой оболочке кишечника в течение месяца. В тяжелых случаях на фоне выраженной интоксикации наблюдается помутнение сознания, возникают гемодинамические нарушения.