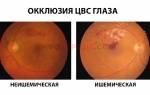
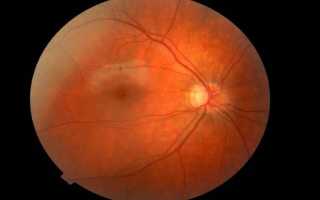
Диагноз не является отдельной нозологией и обычно формируется на фоне системных заболеваний, поэтому в медицине используется термин «фоновая ангиоретинопатия (ретинальная)». Недооценивать это расстройство не стоит, ведь оно может привести к серьезным последствиям, включая необратимую слепоту.
Изменения в сосудах глазного дна обычно являются отражением работы системы кровообращения в целом. Поэтому нейроангиопатия может быть симптомом любого недуга, при котором поражается микроциркуляторное русло.
Чаще всего причиной являются:
- артериальная гипертензия;
- хроническая сердечная недостаточность;
- заболевания почек;
- вегетососудистая дистония;
- диабет;
- дислипидемии;
- травмы;
- остеохондроз шейного отдела позвоночника;
- васкулиты;
- болезни крови, включая анемию;
- врожденные пороки развития ССС;
- заболевания гипофиза и надпочечников.
Кроме того, существуют факторы риска.
К ним относится:
- курение;
- интоксикации;
- пожилой возраст.
Хотя это заболевание может возникнуть у любого человека, даже у ребенка, обычно его все же диагностируют у взрослых женщин и мужчин старше 30 лет. Часто патология сочетается с другими распространенными нарушениями зрения – миопией (близорукостью) и пресбиопией («старческим зрением» — неспособностью рассмотреть мелкие предметы на близком расстоянии).
Долгое время ангионейропатия никак себя не проявляет.
Но со временем появляются следующие симптомы:
- мелькание мушек перед глазами;
- фотопсии (появление в поле зрения пятен, светящихся точек);
- боль, потемнение в глазах;
- головные боли;
- ухудшение остроты и сужение полей зрения;
- иногда – появление красной сосудистой сеточки на слизистой оболочке глаза.
В зависимости от этиологического фактора патологию делят на 7 видов.
В связи с тем, что ангиопатия почти всегда сопровождается изменением ткани сетчатки, для ее описания может использоваться термин «ретинопатия».
Диабетическая ретинопатия – самая распространенная: она встречается у 20% диабетиков с СД I типа и у 40% — с СД II типа.
Гипергликемия вызывает поражение артериол и капилляров по всему организму. Их стенки истончаются, на них появляются патологические выпячивания – аневризмы. Кроме того, при диабете создаются предпосылки для нарушения липидного обмена и развития атеросклероза. Все это приводит к проблемам кровообращения.
Стадии диабетической ретинопатии подробнее описаны в таблице ниже.
| Стадия | Характеристика |
| Непролиферативная (начальная) | Появляются сосудистые микроаневризмы и микрокровоизлияния, а также отек в области оптического диска. |
| Препролиферативная | Вены глазного дна расширяются, становятся полнокровными, появляется извитость. В сетчатке происходит множество кровоизлияний и формируются инфильтраты. |
| Пролиферативная | Появляются очаги фиброза. В области диска зрительного нерва возможна неоваскуляризация, но образованные сосуды очень хрупкие и тонкие. |
Гипертоническая (гипертензивная) ангиопатия возникает вследствие хронического повышения АД и постоянного артериоспазма сосудов.
В своем развитии она проходит 4 этапа:
| Стадия ангиопатии по гипертоническому типу | Описание |
| I | Незначительный спазм артерий сетчатки |
| II | Спазм сосудов усиливается, артерии сужены значительно, наблюдается полнокровие |
| III | Артерии и артериолы приобретают патологическую извитость и характерный желтый оттенок (симптом медной проволоки) |
| IV | Сосуды становятся еще более извитыми и меняют свой цвет на светло-серый (симптом серебряной проволоки) |
Снижение сосудистого тонуса и уменьшение скорости кровотока при низком АД создают благоприятные условия для ухудшения кровообращения органа зрения. Для гипотонической ангиопатии характерны патологическая извитость и расширение артерий, а также пульсация вен.
Ангиопатия по смешанному типу – это одновременное развитие нескольких форм. Большую роль в ее формировании играет вегетососудистая дистония (ВСД). Дистонический тип патологии отличается постоянными скачками тонуса сосудов.
Этот вид патологии развивается при ЗЧМТ (сотрясении мозга), повреждениях шеи, груди и живота. Поражение сосудов сетчатки происходит в момент ангиоспазма и резкого повышения АД. Типичными для травматической ангиопатии являются локальные кровоизлияния, ангиоспазм. Зрение резко ухудшается, и восстановить его сложно.
Юношеская ангиопатия, или болезнь Илза – редкая патология неустановленной природы, диагностируемая обычно в подростковом возрасте. При ней возникает воспалительное поражение мелких сосудов, приводящее к кровоизлияниям в стекловидное тело и ангиосклерозу. Имеет неблагоприятный прогноз, часто осложняется развитием глаукомы, катаракты, отслойкой сетчатки у подростков.
Врожденные изменения возникают вследствие аномалий развития и могут быть выявлены уже в грудном возрасте. Гипоксическая форма патологии у новорожденных и грудничков, как правило, является следствием сложных родов.
Ангиопатия сетчатки, впервые выявленная во время беременности (особенно в 3 триместре) – неблагоприятный признак, который может указывать на развитие гестоза. Это опасное осложнение, в основе которого лежит спазм мелких сосудов и существует риск смерти пациентки.
Если у женщины наблюдается сочетание признаков гестоза (повышенное АД, отеки, протеинурия) и ангиопатия сетчатки, для предотвращения осложнений ей будет предложено родоразрешение путем кесарева сечения.
При появлении жалоб со стороны органа зрения следует обратиться к окулисту (офтальмологу) для прохождения комплексного обследования. В большинстве случаев выявить ангиопатию сетчатки врачу помогает беседа с пациентом и осмотр глазного дна.
Определить форму ангиопатии специалист может по наличию характерных признаков:
| Форма | Особенности |
| Диабетическая |
|
| Гипертоническая |
|
| Гипотоническая |
|
| Юношеская |
|
Подтвердить наличие проблемы и провести более точную диагностику помогают:
- УЗ-допплерография сосудов;
- визометрия (исследование остроты зрения);
- тонография;
- рентгенография;
- МРТ.
В большинстве случаев определяется ангиопатия сетчатки обоих глаз (OU или ОИ). Если же патологические изменения определяются только с одной стороны — правой (oculus dexter сокр. OD) или левой (oculus sinister сокр. OS), пациенту требуется углубленное обследование, поскольку асимметрия процесса говорит о локальных проблемах: тромбозе сосудов глазного дна, опухолевом образовании и т. д.
Этиотропная терапия должна быть направлена на болезнь, ставшую ее основной причиной. Так, если патология диагностирована у гипертоника, борьба с ней включает назначение:
- антигипертензивных препаратов;
- антиагрегантов.
При диагнозе — диабет, важно лечить гипергликемию с помощью:
- лечебной диеты;
- пероральных сахароснижающих препаратов;
- инъекций инсулина.
Полностью вылечить нейроциркуляторную дистонию, которая часто является причиной ангиопатии, не получится, однако состояние пациента успешно корректируется:
- изменением образа жизни (отказом от стрессов и нервно-физического перенапряжения);
- адекватными физическими нагрузками;
- правильным питанием;
- ароматерапией;
- психотренингами;
- приемом витаминных комплексов, природных адаптогенов, церебропротекторов, ноотропов.
По отзывам врачей и пациентов, лечение базисная терапия приводит к улучшению самочувствия и уменьшению симптомов ангиопатии.
В стандартную схему терапии поражений сосудов глазного дна также входит назначение следующих медикаментов:
- стимуляторы регенерации тканей: Актовегин, Трентал, Тауфон (капли);
- антиагреганты: Тромбо Асс, Курантил;
- ангиопротекторы: Пармидин, Добезилат кальция;
- метаболики – АТФ, Кокарбоксилаза;
- по показаниям – глюкокортикостероиды;
- «глазные» БАДы (Черника форте, Оптикс, Доппельгерц).
Длительность лечения зависит от степени выраженности ангиопатии и определяется врачом индивидуально.
А что делать, если консервативное лечение оказалось неэффективным или ангиопатия была диагностирована на поздней стадии? Современные методики связаны с применением лазерной терапии.
Она проводится в двух режимах:
- Панретинальная коагуляция – нанесение на сетчатку 1-2 тысяч лазерных «штрихов», благодаря которым она становится менее зависима от патологически измененных сосудов.
- Фокальная коагуляция. Этот термин означает лазерное запаивание стенок сосудов, в результате чего уменьшается отечность желтого пятна.
Поскольку ангиопатия при большинстве заболеваний имеет хроническое прогрессирующее течение, то со временем она может привести к развитию тяжелых осложнений:
- дистрофии и некрозу;
- разрывам и отслоению сетчатки;
- катаракте;
- глаукоме;
- слепоте.
Раннее выявление, правильное лечение заболевания-первопричины позволяют избежать или надолго отсрочить появление ангиопатии. Чем адекватнее терапия – тем лучше прогноз для пациента.
Автор статьи: Дмитриева Юлия (Сыч) – В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.