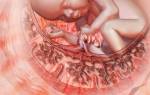
Плацента – орган, формирующийся с конца первого триместра. Главное предназначение – защита и обеспечение сохранности ребенка. Для нормального функционирования плаценты и развития малыша необходим кислород и питательные элементы, которые находятся в материнской крови. Контроль за МППК осуществляется при помощи допплерометрии.
Сосудистая система плаценты имеет сложное анатомическое строение. Кровь матери проникает в полость плаценты, но не смешивается с форменными элементами плода.
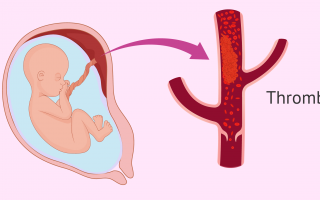
Гемодинамические изменения фетоплацентарного кровотока – это патологическое явление, с развитием острой плацентарной недостаточности.
Недостаточность плацентации ведет ко многим негативным факторам, осложняет течение беременности, определяет исход родов и влияет на здоровье плода.
При ГДН развивается недостаток кислорода, ребенок недополучает нужный уровень питательных веществ, нарушается его развитие и возникает синдром задержки развития.
В тяжелых случаях наступает антенатальная смерть или тяжелая инвалидизация, потому как угасают нервные клетки головного мозга.
Содержание
Плацентарный кровоток при беременности: нарушение его функционирования
Симбиоз «мать и дитя» связаны двумя артериями (левой и правой) и одной веной пуповины.
Микроэлементы и кислород проникают в амниотическую жидкость к малышу через специальное отверстие. Патогенные вирусы и бактерии проникают в венозную систему и провоцируют фагоцитоз.
Гемодинамика может нарушиться в любом из сосудов.
Причины нарушенной фетоплацентации делят на экзогенные (внешние) и эндогенные (внутренние) факторы.
К экзогенным относятся:
- неправильное питание;
- нездоровый образ жизни;
- курение;
- алкогольная зависимость;
- влияние производственного фактора;
- возраст пациентки;
- физические нагрузки.
Эндогенные:
- наследственная мутация;
- хромосомная поломка;
- аномалии строения детородных органов;
- наследственные заболевания крови;
- эндокринные патологии;
- хронические заболевания внутренних органов;
- неблагоприятный акушерский или гинекологический анамнез;
- ИППП;
- воспалительные и инфекционные процессы в ранние сроки гестации.
Такие состояния как гипертония и склонность к образованию тромбов являются провокационными факторами. Формирование нарушения ГД во время беременности связано с изменением морфологических особенностей сосудистой системы.
Внешние клинические признаки при ГДН отсутствуют, иногда может развиться поздний гестоз по причине нарушения кровотока.
Специфических признаков патологии нет, диагноз ставит акушер-гинеколог, опираясь на ряд диагностических анализов.
Диагностирование
Несмотря на отсутствие симптомов диагностировать фетоплацентарную недостаточность несложно. При каждом посещении врача, гинеколог измеряет объем и обхват живота, прослушивает сердцебиение.
Если внешние данные не изменяются, а частота сердечных сокращений плода изменяется в большую или меньшую сторону — возможно ребенку не хватает сил для полноценного роста и развития. Он испытывает гипоксию.
Подтвердить или опровергнуть диагноз возможно при помощи ультразвукового исследования и допплерографии.
Диагностические мероприятия ГДН включают в себя:
- осмотр врачом гинекологом;
- допплерографию (позволяет оценить скорость кровотока и выявить места с возможным нарушением);
- УЗИ плода и детского места для выявления изменений (задержка развития, преждевременное старение, ширину оболочки, наличие инфекции или генетических аномалий);
- лабораторное исследование (коагулограмма, анализ на гормоны и Д-димер);
- КТГ плода.
УЗД и допплерометрия проводится трижды за период гестации (в случае нормального течения беременности) – в конце первого триместра, и в середине II и III триместра.
Диагностика нарушения МПП кровотока необходима для идентификации степени патологического процесса. Различают следующие степени ГДН:
- 1 степень диагностируется при первичных изменениях в одной из сосудистых систем. Корректируется при помощи лекарственных препаратов и не является показанием для досрочного родоразрешения. Представлена двумя подвидами: «а» и «б». При 1а степени развиваются начальные расстройства гемодинамических изменений без признаков гипоксии. Для 1б характерно изменение симбиоза «плод и плацента». Явление частое и диагностируется у 80 % пациенток. 1 степень поддается терапии и беременность имеет все шансы на дальнейшую пролонгацию;
- 2 степень сопровождается нарушением кровотока в аорте плода, маточной и пуповинной артерии. Значительно снижается уровень необходимых веществ. Плод испытывает острую гипоксию. Степень патологического процесса нестабильна, потому как может быстро перейти в крайнюю – третью стадию. При отсутствии терапевтического эффекта на фоне лечения показано досрочное родоразрешение.
- 3 степень – тяжелая и опасная форма плацентарной недостаточности. Лечение не проводится, а проводится экстренное кесарево сечение для сохранения жизни малыша, однако практика показывает неблагоприятный прогноз родов. Критические изменения касаются головного мозга плода и сердечной мышцы.
Лечение патологии проводится консервативным путем, применяя пероральные и парентеральные способы. Преимущество отдается витаминотерапии и приему антикоагулянтов.
Беременным показан постельный режим. Дополнительной терапией является процедуры по насыщению кислородом (кислородные коктейли, барокамеры).
Главная цель при нарушении кровотока в плаценте – пролонгировать беременность до 37 недели. Самолечение категорически недопустимо.
Во избежание негативных последствий беременным не следует пренебрегать врачебными назначениями и посещать специалиста УЗД вовремя.
В случае первичных признаков необходимо как можно быстрее начинать лечение, иначе нарушения маточно-плацентарно-плодового кровотока перейдут в более тяжелую стадию.
Со стороны беременной также должно быть не меньше усилий. Следует пересмотреть рацион питания, следить за набираемой массой тела, отказаться от употребления алкоголя и никотина.
Употреблять большее количество овощей и фруктов, гулять на свежем воздухе.