Выполняя хирургическое вмешательство на органах брюшной полости, в подавляющем большинстве случаев врач решает очень серьезную проблему со здоровьем пациента. Нередко эта проблема создает непосредственную угрозу для жизни больного, поэтому хирург незамедлительно принимает решение о проведении операции.
К сожалению, на этом история болезни может не закончиться. Примерно в 60-80% случаев операция имеет негативные последствия: она запускает развитие спаечной болезни, которая становится источником болевых ощущений.
Почему возникают осложнения?
Полостное хирургическое вмешательство сопровождается рассечением передней брюшной стенки, в результате чего в брюшную полость попадает воздух – кислород. Сам по себе он высушивает поверхность внутренних органов, тем самым повреждая их. При лапароскопии такой же эффект, пусть и несколько менее выраженный, оказывает газ, который подается в брюшную полость для ее расширения.
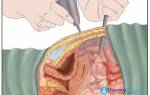
Повреждение поверхности органов запускает отложение белка — фибрина. Это процесс ускоряется в связи с тем, что в ходе операции в полость живота попадают кровь, гной и другие биологические жидкости. Из фибрина со временем формируются прочные волокна – тяжи, которые скрепляют органы друг с другом. Фибриновые тяжи и называются спайками, а сам процесс их образования – спаечной болезнью.
Скрепленные органы утрачивают подвижность, в результате чего нарушается их функция. В первую очередь, страдает кишечник. Его петли теряют способность скользить друг относительно друга, перекручиваются. Сужается просвет кишечника, затрудняется продвижение каловых масс. Это приводит к появлению болевых ощущений.
Как проявляется болезнь?
Боли при спаечной болезни могут быть постоянными или периодическими. Они не имеют связи с физическими нагрузками. Возможно нарастание интенсивности болевых ощущений по мере заполнения кишечника и при отсутствии регулярного стула.
Боль чаще локализуется в подвздошной области слева или справа, может иррадиировать в крестец, пах. При поражении верхних отделов кишечника боль проецируется в верхних отделах живота, вокруг пупка. Часто болевым ощущениям сопутствует ощущение тяжести, вздутие, тошнота. Возможно также нарушение работы репродуктивных и мочевыделительных органов. Становится нерегулярным стул. В наиболее тяжелых случаях развивается кишечная непроходимость – состояние, которое может представлять угрозу для жизни пациента.
Какие методы лечения существуют?
На ранних стадиях для лечения спаечной болезни применяются консервативные методы. В частности, назначаются лекарственные препараты, которые способствуют подавлению воспалительного процесса, замедлению образования спаек. Пациенту рекомендуется соблюдать диету, следить за регулярностью опорожнения кишечника.
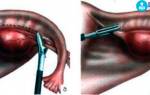
Однако единственным радикальным способом ликвидации спаек в настоящее время остается хирургическое вмешательство. С успехом этот метод применяет клиника хирургии Swiss Clinic. Ее специалисты лапароскопически, то есть через несколько небольших проколов брюшной стенки, рассекают фибринозные тяжи, высвобождая внутренние органы и восстанавливая их подвижность.
Эффективность лечения во многом зависит от того, применяют ли хирурги в ходе операции меры для предупреждения повторного образования спаек. В зависимости от ситуации, они могут использовать противоспаечные барьеры или гели, выполняя операцию практически бескровным способом. Способствует профилактике рецидивов спаечной болезни и ранняя активизация пациента, а также ношение специальных бандажей.