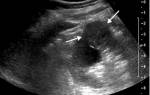
Иногда будущая мама на УЗИ слышит от врача словосочетание «внутриутробная гипотрофия» или низкая масса плода. О чем это говорит? Чем опасен недобор веса для ребенка, и что делать маме? Давайте разбираться.
Что это
Гипотрофия плода – это дефицит массы тела, когда отставание в весе составляет более 10%. Также маленькая масса тела ребенка распространена при многоплодной беременности. Разница между весом близнецов может составлять 400-500 г.
Патологию диагностируют не только внутриутробно, но и у доношенных детей, когда вес при рождении ниже 2500 г.
Для младенцев, которые родились преждевременно, массу тела сопоставляют с возрастом. Для этого используют специальные таблицы.
Классификация
Заболевание классифицируют по степени тяжести. Первичный диагноз ставят на основании ультразвукового исследования.
- Первая степень. Отставание в развитии не более 2 недель. Проблема не опасная. Чаще всего возникает из-за неточностей при определении срока гестации, генетических особенностей родителей.
- Вторая степень. Задержка в развитии составляет 2-4 недели. До родов и после рождения ребенка требуется постоянный врачебный контроль.
- Третья степень. Свидетельствует о полном истощении плода.
Внутриутробная гипотрофия бывает симметричной и асимметричной формы. Первая возникает на ранних сроках. Для нее характерны пропорциональные изменения в формирующемся и развивающемся плоде.
В конце 2 триместра специалист может выявить ассиметричный вид. В этом случае на УЗИ хорошо видно несоответствие пропорций различных органов ребенка по отношению друг к другу.
Даже при незначительных отклонениях в развитии малыша будущей маме нужно внимательно относиться к собственному здоровью. Регулярно посещать гинеколога, вовремя делать скрининги, соблюдать все рекомендации врача.
Причины
Гипотрофия у ребенка – следствие различных патологических процессов во время беременности.
Основные причины симметричной и ассиметричной форм:
- инфекционные болезни у матери;
- тяжелая нефропатия, сахарный диабет, пиелонефрит, пороки сердца, артериальная гипертензия;
- внутриутробные инфекции, пороки развития, генетические мутации плода;
- многоплодие, патологии плаценты, маловодие, резус конфликт;
- возраст мамы менее 17 и более 35 лет.
Отклонение возникает вследствие неправильной диеты, стресса, курения, гестоза и токсикоза.
Нередко проблема развивается на фоне преэклампсии, при наличии выкидышей и невынашивания в анамнезе.
Опасности
Внутриутробная гипотрофия I степени не несет острой опасности для жизни и развития ребенка. Правильное лечение, диетотерапия быстро исправят ситуацию.
При отсутствии терапии увеличивается риск гипоксии плода, асфиксии, неврологических нарушений.
При нарушении II, III степени развиваются серьезные патологии внутренних органов, нервной системы малыша. Одно из наиболее опасных осложнений – повреждение оболочек головного мозга.
В этом случае лечение проводят в условиях стационара. Шансы на успех терапии высоки, но при длительном отсутствии положительной динамики предлагают прерывание беременности.
У детей после рождения диагностируют значительную задержку психического и умственного развития. Новорожденные часто болеют простудными заболеваниями. У них нередко возникает отит, пневмония, пиелонефрит, глоссит, рахит, анемия.
Симптомы
Внутриутробную гипотрофию самой маме заметить сложно. Однако необходимо обратить внимание на:
- отсутствие аппетита;
- уменьшение объема живота или остановка его роста;
- вялость, астению.
О тревожных проявлениях надо обязательно рассказать врачу, наблюдающему беременность и попросить направление на внеплановое УЗИ.
Основные проявления заболевания у новорожденного:
- бледная, сухая кожа;
- низкий тургор, снижение эластичности тканей;
- тонкий слой подкожно-жировой клетчатки на животе, или жир отсутствует на всем теле, кроме лица;
- одышка, тахикардия.
При патологии III степени тяжести младенец не реагирует на световые раздражители, боль, звук. У новорожденного полностью атрофированы мышцы, нарушена терморегуляция.
Ребенок плохо ест, часто срыгивает, стул жидкий, возникают судороги. В анализе крови выявляют повышенное содержание билирубина.
Диагностика
Точный диагноз «внутриутробная гипотрофия» ставят только по результатам УЗИ.
На приеме гинеколог измеряет высоту дна матки, объема живота. Отсутствие увеличения показателей позволяет заподозрить отклонение. Для точного определения причин и степени тяжести назначают ряд дополнительных обследований.
- Анализы на определение уровня гемоглобина, эритроцитов, гормональные тесты.
- УЗИ плаценты, плацентоценез.
- Амниоцентез. Забор околоплодных вод для проведения гормонального, биохимического, иммунологического анализа.
- Биопсию ворсин хориона. Метод исследования для выявления хромосомных аномалий.
- Допплерометрию. Изучают кровоток в крупных сосудах, определяют достаточность снабжения кровью матки и плода.
- ПЦР – метод выявления возбудителей инфекционных процессов.
Во время лечения контролируют прогресс с помощью анализов и ультразвуковых методов диагностики. С интервалом в 3 недели назначают внеплановое УЗИ, фетометрию. С 30 недели для контроля работы сердечно-сосудистой системы плода проводят КТГ.
На основании результатов обследования составляют биофизический профиль плода. Показатели 4-5 балов свидетельствуют о выраженной внутриутробной гипоксии.
Диагноз после рождения ставят на основании массы тела и внешнего вида младенца.
Лечение
Если выявили гипотрофию плода, что делать маме? Не нервничать, выполнять рекомендации врача, принимать лекарства.
Лечение гипотрофии плода при легких формах проводят амбулаторно. При тяжелой степени тяжести требуется госпитализация.
Медикаментозно
При выявлении внутриутробного отставания в развитии назначают лекарства для устранения проблемы. Это:
- препараты для улучшения кровоснабжения плаценты;
- токолитики – расслабляют матку;
- спазмолитики;
- средства для устранения гипоксии у плода;
- препараты для уменьшения вязкости крови;
- лекарства для устранения инфекционных процессов;
- витаминные комплексы.
Лекарства придется принимать для предотвращения развития осложнений до самих родов.
Народные средства
Нетрадиционные методы можно использовать только в качестве вспомогательного способа терапии.
Для приготовления витаминной смеси от истощения организма надо соединить:
- 100 мл мякоти алоэ;
- сок 4 лимонов;
- 500 мл меда;
- 400 г измельченных грецких орехов.
Принимать по 1 ст. л. трижды в день.
Ягоды и отвар брусники устраняют воспалительные процессы. Настой шиповника улучшает работу иммунной системы.
Все народные средства для нормализации самочувствия будущей мамы должны быть согласованы с лечащим врачом.
Питание
Дополнительно проводят коррекцию рациона будущей мамы. Необходимо увеличить суточное количество калорий, употреблять больше белковой пищи, овощей и фруктов.
Прогнозы
Внутриутробная гипотрофия – нарушение непредсказуемое. Прогнозы и последствия зависят от степени тяжести.
Роды
Младенцы с отставанием в развитии плохо переносят роды. На фоне истощения организма и сильного стресса развивается сильная гипоксия.
При задержке развития I степени беременность пролонгируют до 37 недели, чтобы полностью созрела легочная ткань. При патологии II, III степени тяжести назначают досрочное кесарево сечение.
У детей с недостаточной массой тела сразу после родов возникают проблемы с дыханием. В легкие попадает меконий, нарушаются функции дыхательной системы.
Первый месяц после рождения
При своевременном лечении гипотрофии I ,II степени прогноз благоприятный. При тяжелой форме заболевания смертность составляет 30-50%.
Гипотрофия негативно сказывается на развитии плода, вызывает серьезные проблемы со здоровьем в будущем. Чтобы избежать опасной ситуации, необходимо выявить и пролечить инфекционные болезни на этапе планирования беременности.
Нужно отказаться от вредных привычек, вести активный образ жизни, больше гулять на свежем воздухе. Питаться сбалансировано, избегать обострения хронических заболеваний во время вынашивания ребенка.