Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
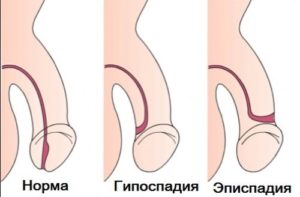
Эписпадия – это порок при развитии уретры у детей, который обусловлен как частичным, так и полным разъединением ее верхней стенки. Эписпадия считается крайне редким патологическим внутритрубным заболеванием уретры. Заболевание характеризуется не зарастанием в верхней части уретры, в связи с чем образуется открытый мочевой канал, который может иметь различную протяжность.
Как правило, болезнь не существует самостоятельно, ее диагностируют в комплексе с некоторыми врожденными патологиями мочевой системы, такими как экстрофия мочевого пузыря, криптохримоз, паховая грыжа или эписпадия.
Более подвержены данному заболеванию мальчики, у которых эписпадия имеет более ярки проявления, нежели у девочек. Уже после рождения у мальчиков при внешнем осмотре не составит труда выявить аномалию, так как смещенное наружное отверстие смещается дорсиально и это влияет на внешний вид пениса. У девочек все намного сложнее, так как по внешним признакам идентифицировать патологию невозможно.
Классификация
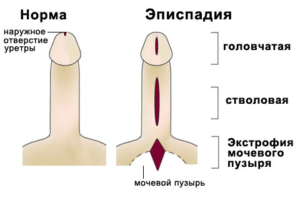
Выделяют две группы эписпадии: женскую и мужскую. Основным критерием классификации данного заболевания принято считать степень расщепления уретры. Согласно этому, эписпадия у мужчин бывает:
-
головчатая – расщепление уретры, которое затрагивает венечную борозду полового органа;
- стволовая – расщеплений всей длины полового члена;
- лобково-столбовая – полное разделение мочеиспускательного клапана и частичная декомпозиция сфинктера мочевого пузыря;
- полная – абсолютное расщепление уретры и частичное расщепление органов мочевой системы.
У девочек наблюдают:
- клиторную эписпадию – при данном виде клитор расщеплен на две части, между которыми можно разглядеть мочеиспускательный клапан;
- субтотальную – задеты клитор и половые губы;
- тотальную – расщеплены все элементы мочеполовой системы (клитор, половые губы, лонное сочление, сфинктер и мочевой пузырь).
Как правило, эписпадия является обширным заболеванием и редко встречается как отдельное явление. У 90% диагностируемых случаев заболевание имеет субтотальную и тотальную форму.
Причины возникновения патологии
Так как эписпадия является врожденным заболеванием, принято считать, что к ее развитию приводят:
-
генетическая предрасположенность к болезни;
- нарушения в развитии эмбриона в промежутке 7-14 недели;
- инфекционные заболевания беременной;
- заболевания эндокринной системы;
- вредные привычки.
К сожалению, точных причин развития эписпадии не известно. До рождения ребенка невозможно предсказать данное заболевание, а, тем более, начать его лечение – все зависит от организма носящей мамы.
Симптомы
Клиническое течение заболевания напрямую зависит от его формы и от пола больного человека. Таким образом, различают следующие симптомы различных видов эписпадии:
- Головчатая. Видимое расщепление крайних тканей полового члена. Довольно часто кожа пениса закрывает несросшиеся части органа, поэтому болезнь трудно идентифицировать сразу. Никаких изменений мочевой системы при данном виде болезни не наблюдается, половые функции, эрекция и форма полового члена не нарушены.
- Стволовая. Для данного вида характерно образование отверстия, которое проходит по всему пенису, от головки и до укоренения. При данной форме эписпедии отсутствует эрекция, половое сношение невозможно, возникает недержание.
-
Полная. Отчетливые видоизменения, полная деформация пениса, он приобретает крючкообразную форму. При эрекции мужчина испытывает сильные боли, а сексуальное сношение является невозможным. Происходит постоянная утечка мочи, так как шейка мочевого пузыря разделяется. Кроме того, все эти изменения сказываются на опорно-двигательном аппарате. Болезнь приводит к диастазу лобковой кости, вырабатывается хромая походка. Существует риск развития гидронефроза, рефлюкса, крипторхизма, гипоплазии и пиелонефрита.
- Клиторная. Данный вид не имеет клинического значения. У женщин с данным заболеванием нет проблем с половыми органами. Иногда возникает непроизвольное вытекание мочи при сильных физических нагрузках, чихании или кашле.
- Тотальная. Данный вид болезни имеет ярко выраженные внешние признаки – половые губы полностью расщеплены. Возникае деформация мышц нижней части живота и мочеполовых органов, вследствие чего возникает недержание. Иногда можно наблюдать раздвоенность влагалища.
Диагностика заболевания
Практически во всех случаях поставить диагноз эписпадии у ребенка не составит никакого труда. Достаточно лишь провести тщательный внешний осмотр половых органов.
Уролог с опытом без проблем сможет диагностировать и конкретный тип эписпадии. Все зависит от внешних изменений половых органов. Никаких дополнительных анализов мочи и крови для этого не понадобятся. У врачей часто возникают спорные вопросы по поводу полной или тотальной эписпадии, так как в конкретных видах имеет место изменения внутренних органов мочеполовой системы. В таком случаи проводят следующие виды диагностики:
- рентгеноскопическое исследование;
- МРТ;
- УЗИ;
- цистоскопия.
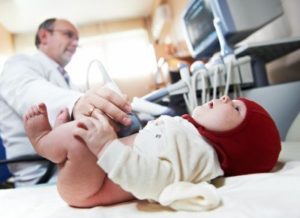
- УЗИ почек;
- урография;
- уретрография;
- диагностика лонного сочленения;
- профилометрия;
- цистометрия;
- исследование органов малого таза.
При установленном диагнозе – эписпадия – необходимо посетить нескольких специалистов, которые подтвердят, либо опровергнут предварительный диагноз. Делать это необходимо, так как лечение данной патологии осуществляется исключительно хирургическим путем. При неправильно установленном диагнозе, последствия могут быть необратимы.
Хирургическая коррекция
Самые тяжелые формы данного заболевания необходимо лечить в раннем возрасте (2 – 3 года), так как организм будет развиваться, расти, и в будущем никаких признаков патологии не останется. Проведение оперативного вмешательства в раннем возрасте дает возможность полного восстановления природного строения гениталий.
Проведенные манипуляции в несознательном возрасте ребенка помогут избежать возможных психологических травм.
Конечно же, после проведенной операции, на коже останутся рубцы, которые со временем станут менее заметными, но все же в более зрелом возрасте могут понадобиться дополнительные процедуры, направленные на минимизацию шрамов и рубцов.
Если при заболевании отсутствуют серьезные физиологические изменения половых органов, то операция проводится исключительно во взрослом возрасте (13 – 14 лет) и лишь тогда, когда процесс мочеиспускания доставляет неудобства, вызванные деформированным половым органом либо же сформированный мочеполовой орган имеет неэстетичный внешний вид.
Способы формирования уретры зависят от формы заболевания и подбираются строго индивидуально. Основная цель хирургического вмешательства при эписпадии включает:
- полноценную коррекцию видоизмененных мочеполовых органов (пениса или половых губ), так как деформированные половые органы станут препятствием для ведения половой жизни;
- полное восстановление недостающей части уретры;
- нормализация физиологических функций мочеполовых органов;
- полное воссоздание стенок уретры и мочевого пузыря.
Хирургическое лечение имеет свои особенности, которые зависят от формы заболевания и степени расщепления. Если внешние изменения мочеполовых органов незначительны, для операции необходим лишь сам инструмент и мастерство хирурга. Если же речь идет о полной или тотальной эписпадии, вероятнее всего, что понадобиться донорская ткань (кожа), которую могут взять из других частей тела либо подживить синтетический материал.
Реабилитационный период
Послеоперационный период является самым важным элементом в лечении аномалии, во время которого производится катетеризация и активное промывание мочевого пузыря. Если этого не делать, существует угроза развития цистита и уретрита, могут появляться свищи в месте проведенных манипуляций.
Чтобы восстановить физиологические функции после оперативного вмешательства, врачи назначают курс медикаментозного лечения.
Для этого используют такие препараты, как: Рибоксин, Нео Тропин, З Тропин, Нанотроп, Актигрол, Калия оротат, Метионин, Метандиенон и прочие стероидные средства, направленные на ускорение синтеза клеток мышечных и мягких тканей. В некоторых случаях врачи назначают курс гормонотерапии, включающий прием гормона роста.
Чтобы все половые функции пришли в норму как можно быстрее, необходимо придерживаться здорового питания. Желательно исключить все жаренные, жирные, острые и соленые блюда, отказаться от газированных напитков. Лучше всего кушать пищу, богатую белком и клетчаткой (зелень, овощи, отварное мясо и рыбу, яйца, творог).
Категорически запрещены физические нагрузки в первый месяц. Необходимо своевременно опорожнять мочевой пузырь, чтобы избежать давления внутри уретры. Если же операция была произведена в раннем возрасте, врач даст указания относительно питания ребенка.
В 95% случаев прооперированные пациенты больше не имеют никаких проблем, эстетический вид и физиологические функции мочеполовых органов полностью восстанавливаются. Очень редко после операции у мальчиков происходит совершенно незначительное искривление пениса, которое можно наблюдать при эрекции. Это связано с проблематичностью сращивания мышечной ткани.
Если не соблюдать все правила реабилитации, после операции могут возникнуть серьезные осложнения, к которым относят:
- деформацию и новообразования в мочевых ходах;
- свищи мочевого пузыря и мочеиспускательного клапана;
- сужение уретры (стриктура), непроходимость жидкости, при которой мочеиспускание сопровождается сильным жжением;
- энурез;
- сужение влагалища;
- в дальнейшем развиваются структурные видоизменения полового члена у мужчин, развивается эректильная дисфункция;
- возможно бесплодие.
Заключение
Согласно статистическим подсчетам, эписпадию наблюдают у одного из 200 тысяч новорожденных. Это редкая аномалия, которая не несет угрозы для здоровья и жизни ребенка необходимо лишь вовремя идентифицировать болезнь. Хирургическая корректировка в самом раннем возрасте, дает гарантию отличных функциональных показателей, все системы приходят в норму, человек полностью контролирует процесс мочеиспускания.
Полное восстановление сексуальной функции зависит от дальнейшей коррекции, которую по необходимости осуществляют после основного лечения. Дети, которые перенесли подобные операции, нуждаются в постоянном урологическом и гинекологическом осмотре. В редких случаях у детей в более старшем возрасте диагностируют скрытые деформации мочеполовых органов, которые не влияют на внешний вид и физиологию.
 головчатая – расщепление уретры, которое затрагивает венечную борозду полового органа;
головчатая – расщепление уретры, которое затрагивает венечную борозду полового органа; генетическая предрасположенность к болезни;
генетическая предрасположенность к болезни;
 Полная. Отчетливые видоизменения, полная деформация пениса, он приобретает крючкообразную форму. При эрекции мужчина испытывает сильные боли, а сексуальное сношение является невозможным. Происходит постоянная утечка мочи, так как шейка мочевого пузыря разделяется. Кроме того, все эти изменения сказываются на опорно-двигательном аппарате. Болезнь приводит к диастазу лобковой кости, вырабатывается хромая походка. Существует риск развития гидронефроза, рефлюкса, крипторхизма, гипоплазии и пиелонефрита.
Полная. Отчетливые видоизменения, полная деформация пениса, он приобретает крючкообразную форму. При эрекции мужчина испытывает сильные боли, а сексуальное сношение является невозможным. Происходит постоянная утечка мочи, так как шейка мочевого пузыря разделяется. Кроме того, все эти изменения сказываются на опорно-двигательном аппарате. Болезнь приводит к диастазу лобковой кости, вырабатывается хромая походка. Существует риск развития гидронефроза, рефлюкса, крипторхизма, гипоплазии и пиелонефрита.