Реабилитация после инфаркта подразумевает комплекс медицинских и социальных мероприятий, содействующих восстановлению здоровья и утраченной работоспособности.
Восстановление больного начинают сразу же после окончания критической фазы инфаркта.
Уже с первых суток пребывания в больнице медицинский персонал помогает пациенту начать борьбу, которая позволит ему вернуть здоровье и качество жизни.
Реабилитационный период условно делят на 3 этапа:
- Стационарный. Он обязательно включает лекарственную терапию, минимальные физические нагрузки и первичную психологическую поддержку. Пациент находится в стационаре от 7 до 20 дней. За это время человек успевает восстановить минимальные двигательные возможности и знакомится с программой питания.
- Постстационарный. Теперь пациент должен максимально приспособиться к новому образу жизни, изменить свои пищевые привычки, стабилизировать свой психологический настрой. Проведение такой реабилитации возможно в домашних условиях или в специализированных санаториях, пансионатах. Этот период продолжается от 6 до 12 месяцев.
- Поддерживающий. Продолжительность этого периода реабилитации не ограничена. Следовать врачебным рекомендациям человек должен всю дальнейшую жизнь, что позволит ему снизить риск повторных инфарктов. Пережитый инфаркт обязывает больного придерживаться правильного питания и других принципов здорового образа жизни, принимать прописанные лекарства и регулярно проходить профилактические осмотры.
Каждый из перечисленных этапов включает комплекс мер (прием лекарств, комплекс лечебных упражнений, диета), необходимых для относительно быстрого восстановления.
Терапевтический подход после инфаркта аналогичен тому, что используется при ишемической болезни сердца. Задача медикаментозной терапии заключается в улучшении дальнейшего прогноза и качества жизни больных.
Из консервативных подходов к раннему восстановлению кровотока в инфарктобусловившей (пораженной) коронарной артерии наиболее эффективным является метод системной тромболитической терапии. Прежде всего устраняют тромб (стентирование) и купируют боль.
В дальнейшем прибегают к использованию таких препаратов:
- нитраты;
- антиагреганты и антикоагулянты;
- при отсутствии противопоказаний используют бета-адреноблокаторы;
- ингибиторы АПФ, особенно для пациентов с сахарным диабетом и/или левожелудочковой недостаточностью;
- препараты, которые снижают уровень липидов в крови.
Восстановление после инфаркта, которое продолжается после выписки из медицинского учреждения, требует индивидуального назначения лекарств. Для этого учитывают наличие других соматических заболеваний, причины тромбообразования и физиологические особенности. Это могут быть гипотензивные средства, облегчающие нагрузку на сердце или разжижающие кровь.
Пациенты в пожилом возрасте особенно долго восстанавливаются. Но и они должны прилагать максимум усилий для восстановления двигательных возможностей.
После обширного ИМ больным долгое время показан постельный режим, поэтому программа восстановления начинается с таких действий:
- Физическая активность больного начинается с плавного переворачивания в постели с бока на бок.
- Спустя сутки допускается присесть на край кровати (не дольше 10 минут) и справить нужду в положении сидя.
- В дальнейшем пациент может сидеть ежедневно, при этом постепенно увеличивая время, проводимое в таком положении.
- Следующий этап заключается в том, что пациент занимает вертикальное положение и передвигается неспешно по палате.
- Спустя неделю человек может уже неограниченное время сидеть на кровати и постепенно осваивать лечебную гимнастику.
Со временем врачи будут рекомендовать больному более динамично перемещаться по палате, а также выходить в коридор и ходить по лестницам. После выписки из кардиологического отделения пациенту рекомендована лечебная физкультура. Поначалу занятия занимают четверть часа, но каждую неделю это время можно увеличивать на 5 минут и так постепенно довести до часа.
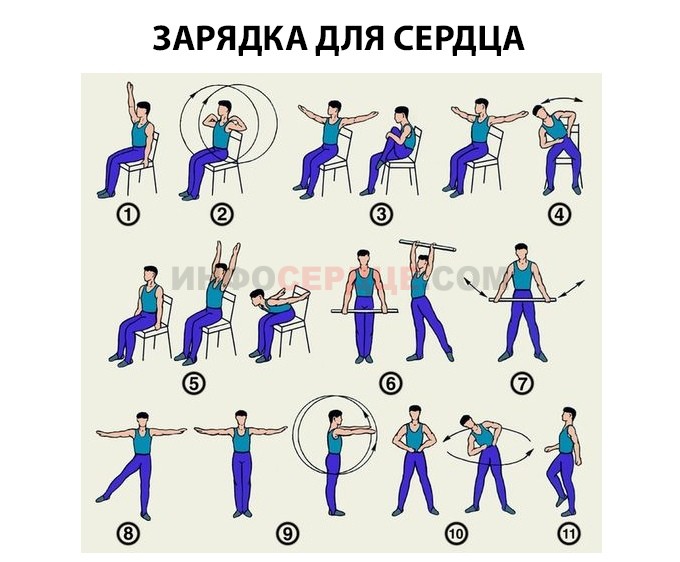
Популярная зарядка для сердца:
- Пациент занимает удобное сидячее положение, при этом ноги держит вместе, а руки опускает вдоль туловища. На вдохе он поднимает одну верхнюю конечность вверх, а на выдохе — опускает вниз. Затем чередует руку. Для каждой конечности это упражнения повторяют по 5 раз.
- Пациент по-прежнему сидит. Разводит руки в стороны так, чтобы ладони смотрели вверх. Сгибает конечности в локтях и начинает делать ими круговые движения по часовой стрелке, а затем против часовой стрелки. По 5 раз в каждом направлении.
- Пациент стоит, держа ноги вместе, а руки вытягивает в стороны. На вдохе он сгибает в колене левую нижнюю конечность и притягивает ее к животу или груди. На выдохе он возвращает ногу на пол, а верхние конечности разводит в стороны. Повторяют упражнение до 5 раз поочередно обеими ногами.
- Больной стоит, расставив ноги на ширине плеч, а руки держит на талии. Набирая воздух в грудь, он наклоняется в сторону, а выдыхая, возвращается в исходное положение. Повторяют упражнение в каждую сторону до 5 раз.
- Пациент по-прежнему стоит. Нижние конечности он держит на ширине плеч, а верхние конечности опускает вдоль туловища. Набирая воздух в грудную клетку, он отводит в сторону левую руку и ногу, зависнув в таком положении на 2-3 секунды. Затем возвращается в исходное положение и проделывает то же самое с правыми конечностями. Упражнение повторяют 3-5 раз.
Сколько осуществлять повторов и какие упражнения ЛФК использовать — должен решать только лечащий врач. А правильное их выполнение должен показать инструктор ЛФК.
Кроме того, специалисты могут предоставить больному схему упражнений в картинках или обучающее видео, например, такое:
Важно помнить, что чрезмерное усердие в гимнастике может привести к негативным последствиям.
Реабилитация после пережитого инфаркта не обходится без правильного питания. В острый период, чтобы снизить нагрузку на сердечную мышцу, пациенту существенно урезают порции, а рацион в основном состоит из протертых супчиков без соли и острых специй.
В дальнейшем придерживаются принципов диетического питания по Певзнеру (стол №10):
- приемы пищи должны быть частыми (до 5-6 раз за день), но дробными;
- меню должно быть максимально сбалансированным;
- допускается употребление соли не более 5 г за день;
- не рекомендуется выпивать более 1,5 л воды или другой жидкости в день;
- исключение продуктов, провоцирующих развитие атеросклероза.
При выписке кардиолог предоставит больному перечень запрещенных и разрешенных к употреблению продуктов, который полезно периодически просматривать для правильного составления меню:
| Продукты, на которые наложен запрет | Продукты, которые можно употреблять |
| Жирные сорта мяса (свинина, утятина, гусь) | Диетическое мясо (курица, индейка) |
| Жирные сорта рыбы | Морская и речная рыба с малым содержанием жира |
| Свежая выпечка | Несвежий хлеб, галетное печенье |
| Кулинарный жир, сливочное масло | Подсолнечное или оливковое масло |
| Слишком соленый сыр | Кисломолочные продукты с низким процентом жирности |
| Копчености, соления, консервы | Некоторые виды колбасных изделий |
| Грибы, бобы, редис, редька | Картофель, томаты |
| Кислый щавель, шпинат | Неострая зелень |
| Ягоды с грубой клетчаткой, виноград | Ягоды с мелкими косточками |
| Шоколад, пирожные | Сладости, которые не содержат какао |
| Острые или жирные соусы | Овощные или сметанные соусы |
| Кофе, какао, крепкий черный чай, сладкие газированные напитки | Фруктовые соки, отвар шиповника, травяные настои, цикорий |
В приоритете должно быть приготовление на пару, запекание (без канцерогенной корочки), тушение.
Во время приготовления соль добавлять не рекомендуется, но можно слегка подсаливать уже готовые блюда. Предварительно сваренные куски мяса или рыбы допускается слегка обжаривать до появления светлой корочки.
Поскорее оправиться после инфаркта пациенту поможет психологическая коррекция, входящая в комплексную реабилитацию.
Она позволяет добиться следующего:
- избавиться от панических атак;
- справиться с быстрым упадком сил и нарушением качества сна;
- наладить интимную жизнь;
- без паники принять свой диагноз и четко следовать врачебным рекомендациям;
- освоить релаксирующие техники, чтобы не перегружать сердечно-сосудистую систему во время стрессовых ситуаций;
- обрести уверенность в себе;
- научиться радоваться жизни;
- полностью пересмотреть свой подход к жизни, чтобы защитить себя от рецидивов.
Пережившим инфаркт, как правило, рекомендуют сеансы психотерапии с опытным психологом, который поддержит и поможет перенести эту проблему.
Благодаря ему больной может спокойно принять свою ситуацию и понять, что ИМ, как и любое серьезное заболевание — это не приговор. Это очень важно, поскольку положительный настрой существенно сказывается на быстром выздоровлении.
В первое время (4-8 недель) после пережитого инфаркта рекомендуется вести спокойный образ жизни. Больному целесообразно проводить больше времени дома, чем ходить по гостям или увлекаться вечеринками. Однако спокойные прогулки на свежем воздухе по непересеченной местности должны осуществляться ежедневно.
После инфаркта накладывается ограничение на употребление спиртного, хотя некоторые врачи считают, что бокал качественного красного вина вполне допустим время от времени. А вот про табакокурение нужно полностью забыть. Если человек продолжает курить после инфаркта, то все меры, предпринимаемые для раскрытия кровеносных сосудов, окажутся абсолютно неэффективными.
На протяжении первого года после пережитого инфаркта пациенту показано пребывание в специализированных кардиологических санаториях.
Кардиореабилитацию после ИМ необходимо проводить в той климатической зоне, где больной проживает. Резкая смена климатических условий чревата тяжелыми осложнениями. Хотя в отдельных случаях кардиолог может решить, что его пациенту после инфаркта стоит проходить реабилитацию именно в пансионатах у моря.
Срок пребывания в санатории обычно длится до месяца.
Медицинская реабилитация обычно включает следующее:
- прием кардиологических медикаментозных средств;
- занятия лечебной гимнастикой (30-45 минут);
- пешие прогулки 2-3 раза за день;
- игры со спортивным уклоном;
- обязательное хождение по лестничному маршу;
- сон на свежем воздухе;
- массажные процедуры;
- принятие минеральных или газовых ванн;
- культурно-развлекательные мероприятия.
Если санаторно-курортная реабилитация продумана грамотно, то все это поможет человеку достаточно плавно вернуться к активному образу жизни, а со временем вернуть и работоспособность.
Заниматься сексом после инфаркта можно спустя 1,5 — 2 месяца после острого приступа. При этом человек должен уже нормально переносить подъем на 2–3 пролета лестничного марша. Употреблять стимуляторы потенции перед занятиями сексом крайне нежелательно. А вот препараты, предупреждающие приступ стенокардии, даже могут быть рекомендованы кардиологом перед интимной близостью.
До или после интимной близости не рекомендуется переедать, употреблять алкоголь, кофе или курить. Все это повышает нагрузку на сердце. Кроме того, следует контролировать, чтобы интимная жизнь не мешала больному нормально высыпаться.
А также во время полового контакта человеку должно быть комфортно психологически, поэтому в качестве партнера следует выбирать проверенного человека, заниматься этим в привычных условиях и облегченных позах.
После выписки из кардиологического отделения, всем больным, пережившим инфаркт, выдается на руки больничный лист, в котором указывается о временной утрате трудоспособности.
В зависимости от вида инфаркта ее период может отличаться: от 60 дней до 5 месяцев.
В дальнейшем, для присвоения инвалидности больному необходимо будет пройти медико-социальную экспертную комиссию (МСЭК), которая состоит из консилиума врачей различной специализации.
Для присвоения больному той или иной группы инвалидности тщательно оценивают степень нарушения сердечной деятельности и тяжесть сердечной недостаточности. А также учитывается то, насколько организм больного адекватно реагирует на проводимое лечение и приходилось ли прибегать к хирургическому вмешательству.
Любым пациентам, наблюдающимся у кардиолога по поводу сердечной недостаточности или пережитого инфаркта, противопоказаны следующие профессии:
- авиация, водители (ответственность за жизни других людей);
- промышленный альпинизм или другие работы на высоте;
- электротехнологический персонал;
- профессии, связанные с продолжительным пребыванием на ногах;
- работа в экстремальных условиях или на вредном производстве (вдыхание токсинов, ядов);
- рабочий график продолжительнее 8 часов или работа в ночное время суток.
Если до приступа больной занимался одним из перечисленных видов деятельности, то его направляют на прохождение МСЭК независимо от тяжести патологического процесса, затрагивающего миокард.
Автор статьи: Дмитриева Юлия (Сыч) – В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.