Содержание
Содержание:
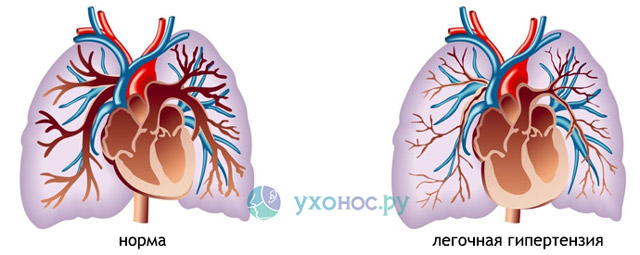
Легочная гипертензия – это совокупность анатомических, функциональных и клинических изменений, возникающая при кардиологических и бронхо-легочных заболеваниях, характеризующаяся высоким кровяным давлением (выше 25-30 мм рт ст) в легочной артерии, и характеризующаяся прогрессированием недостаточности правого желудочка сердца. Опасность данного синдрома состоит в возросшей нагрузке на правый желудочек с нарушением его функционирования, что чревато летальным исходом при отсутствии лечения.
При заболеваниях сердца пусковый механизм гипертензии заключается в повышении давления крови в левых отделах сердца, и, следовательно, в сосудах легких, а при бронхо-легочных болезнях гипертензию вызывает спазм и нарушение эластичности сосудистой стенки в легких.
Выделяют следующие виды легочной артериальной гипертензии:
- При первичной, или идиопатической, форме гипертензии первопричинное заболевание часто выявить не удается. Чаще такая форма развивается у женщин молодого возраста. Первичной считается гипертензия, которая развилась у пациента от 10 до 40 лет без сердечных, бронхо-легочных или системных заболеваний. В случае, когда гипертензией страдают близкие родственники, говорят о семейной, или наследственной гипертензии малого круга кровообращения.
- Вторичная гипертензия обусловлена сердечными или легочными заболеваниями. Такой вариант встречается чаще, чем идиопатическая форма.
- При хронической тромбоэмболической гипертензии причина заключается в рецидивирующей тромбоэмболии легочных сосудов.
Причины
Причины идиопатической гипертензии не известны. Из предполагающих факторов выделяют отягощенную наследственность, микротромбоэмболии (оседание кровяных сгустков) в сосудистом русле легочной ткани, дисфункцию эндотелия (внутренней выстилки) легочных капилляров.
Причинами вторичной легочной артериальной гипертензии служат такие заболевания, как:
Кардиологические и сосудистые заболевания:
- постинфарктный кардиосклероз,
- постмиокардитический кардиосклероз – рубцовое замещение нормальной сердечной мышцы после ее воспаления,
- пороки сердца врожденного и приобретенного характера,
- опухоли сердечных тканей,
- артериальная гипертония,
- кардиомиопатии,
- тромбоэмболия легочной артерии,
- васкулиты – поражения сосудистой стенки воспалительного, аллергического или токсического характера.
- Болезни бронхо-легочной системы:
- хроническая обструктивная болезнь, характеризующаяся наличием хронического обструктивного бронхита и эмфиземы, чаще возникающих у длительно курящих пациентов,
- хронические бронхиты, бронхиолиты, пневмония с частым и затяжным течением,
- тяжелое течение бронхиальной астмы.
- Другие заболевания:
- поражения сосудистой стенки, обусловленные системными заболеваниями соединительной ткани – системной красной волчанкой, склеродермией и др,
- синдром портальной гипертензии с повышением давления в сосудах печени у лиц с циррозом печени,
- ВИЧ – инфекция,
- врожденные нарушения обмена веществ – патология щитовидной железы, гликогенозы (болезнь обмена гликогена в организме), гемоглобинопатии и др.
- Особое место занимает легочная гипертензия новорожденных, которая также может быть первичной или вторичной. Первый вариант развивается у новорожденного ребенка без признаков заболеваний легких. Второй вариант возникает у младенца при кардиологической или легочной патологии, а также при асфиксии (удушье) и гипоксии (кислородном голодании) в родах. Из причин, вызывающих персистирующую легочную гипертензию новорожденных, выделяют:
-
респираторный дистресс – синдром (острые дыхательные нарушения),
- аспирация (вдыхание) меконием в родах,
- пневмонии и сепсис в периоде новорожденности,
- преждевременное (внутриутробное) закрытие открытого овального окна и артериального протока, предназначенных для “выключения” кровотока по легким у плода, и в норме закрывающихся в момент первого крика новорожденного или в первые месяцы жизни,
- врожденные диафрагмальные грыжи, при которых органы, расположенные в брюшной полости поджимают левое легкое, из-за чего кровоток правого легкого увеличен.
Острая форма гипертензии возникает в кратчайшие сроки и бывает обусловлена массивной тромбоэмболией легочной артерии, астматическим статусом, отеком легких.
Симптомы заболевания
В связи с тем, что легочная гипертензия в большинстве случаев развивается медленно, клинические проявления на ранних стадиях могут отсутствовать длительное время.
По мере прогрессирования гипертензии наступает субкомпенсация заболевания, и появляются первые признаки заболевания. К ним относятся одышка, сначала обусловленная нагрузкой, а затем и в состоянии покоя. Кроме одышки, пациент отмечает синеватое окрашивание кожи лица и конечностей (акроцианоз), быструю утомляемость, общую слабость, снижение переносимости физических нагрузок. Возможны головокружения и обмороки вследствие снижения поступления кислорода к головному мозгу. Все эти симптомы являются проявлением начинающейся дыхательной недостаточности.
В связи с тем, что описанные симптомы встречаются при многих заболеваниях сердца, необходимо как можно скорее обратиться к врачу и уточнить причину появления таких признаков.
Вследствие постоянно высокого давления в капиллярах легких правый желудочек, функция которого сводится к проталкиванию крови в легочную артерию, не справляется с возросшей нагрузкой, и формируется правожелудочковая недостаточность. Признаками ее являются отеки сначала нижних конечностей, а затем и всего тела, увеличение живота, дискомфорт и болезненность в правой половине живота, обусловленные застоем жидкости в печени и ее увеличением вплоть до кардиального (сердечного) цирроза печени.
На стадии декомпенсации у пациента отмечается диффузный цианоз, распространенный по всему телу, выраженные отеки, одышка в покое и в положении лежа. Развиваются дистрофические изменения во всех органах и тканях.
В зависимости от анатомо-функциональных нарушений, возникающих при заболевании, а также от уровня переносимости физической нагрузки, выделяют степени гипертензии:
- 1 степень, или транзиторная (лабильная) – характеризуется непостоянным повышением давления в легочной артерии более 30 мм рт ст, возникающим после физических нагрузок. Как правило, симптомы беспокоят пациента при значительных нагрузках или не возникают совсем.
- 2 степень, или стабильная гипертензия – характеризуется постоянным повышением давления в легочной артерии выше 25 мм рт ст в состоянии покоя и выше 30 мм рт ст при нагрузках. Симптомы возникают при хорошо переносимой ранее нагрузке (ходьба пешком, подъем по лестнице и т. д.).
- 3 степень, или необратимая – развивается правожелудочковая недостаточность со всеми ее клиническими проявлениями, в отсутствие лечения быстро прогрессирующая до терминальной стадии и летального исхода.
Диагностика
В связи с тем, что легочная гипертензия может прогрессировать до тяжелой правожелудочковой недостаточности довольно быстро (уже через 2-8 лет от момента установления диагноза), необходимо настороженно относиться в плане подозрения на гипертензию у лиц с имеющимися заболеваниями сердца и легких, а также с системными заболеваниями.
Для этого указанной категории пациентов необходимо регулярно посещать лечащего врача с ежегодным проведением следующих методов обследования:
- Рентгенография грудной клетки позволяет определить увеличение границ сердца при гипертрофии правого желудочка и усиление легочного рисунка за счет сосудистого компонента,
- ЭКГ кроме признаков основной патологии (ишемия миокарда, постинфарктный кардиосклероз и др), позволяет выявить признаки гипертрофии правого желудочка и перегрузку правых отделов сердца,
- Эхокардиография помогает не только диагностировать заболевания миокарда, но и косвенно измерить давление в легочной артерии, на основании чего решается вопрос о проведении инвазивного метода диагностики – катетеризации легочной артерии с более точным измерением давления в ней.
легочная гипертензия на рентгеновском снимке
Для уточнения диагноза при подозрении на гипертензию вследствие тромбоэмболии мелких ветвей легочной артерии показаны такие методы, как:
- Радионуклидное сканирование легких, основанное на способности меченых радиоизотопами атомов проникать в кровь, в результате чего излучение от этих атомов улавливается соответствующим экраном и получается картина, воссоздающая ток крови в легких,
- Легочная ангиография – введение контрастного вещества в легочную артерию с последующими рентгеновскими снимками,
- Компьютерная томография легких.
Для своевременной диагностики заболевания достаточно первых трех методов обследования, проводимых регулярно, не реже одного раза в год, а по показаниям и чаще.
У новорожденных детей гипертензию также можно установить при проведении УЗИ сердца и рентгенографии.
Лечение легочной гипертензии
Терапия гипертензии должна быть начата безотлагательно, как только диагноз подтвердился, даже если присутствуют лишь незначительные симптомы. Лечение в первую очередь должно быть направлено на устранение основного заболевания. Из препаратов, хорошо себя зарекомендовавших в процессе клинических исследований, и являющихся препаратами первого ряда в лечении легочной гипертензии, показаны:
- Антагонисты кальциевых каналов – нифедипин, амлодипин, дилтиазем. Предпочтительнее назначать ретардные формы, оказывающие более продолжительный эффект.
- Препараты, называемые простаноидами, оказывают мощный расслабляющий эффект на сосудистую стенку. Такие препараты, как эпопростенол и трепростинил применяются в виде инъекций, причем для достижения эффекта применять их следует длительно, что не совсем удобно и не дешево для пациента. Поэтому в последние годы был разработан илопрост, применяющийся ингаляционно в виде аэрозоля, и обладающий доказанной клинической эффективностью.
- Антагонисты эндотелиновых рецепторов препятствуют ремоделированию и изменению эластичности сосудистой стенки легочных артерий. Одним из наиболее изученных препаратов является бозентан в виде таблетированных форм.
Кроме перечисленных, обязательны лекарства для лечения основного кардиологического (диуретики, антигипертензивные препараты, нитраты при ишемии миокарда и т. д) или бронхолегочного заболевания (своевременная антибиотикотерапия, ингаляционные препараты для лечения бронхиальной астмы и т. д.).
У новорожденных детей для лечения легочной гипертензии в первые дни жизни применяется кислородотерапия через маску или с помощью искусственной вентиляции легких, а также подача смеси кислорода с оксидом азота, оказывающим расслабляющее действие на сосуды легких и, следовательно, снижающим нагрузку на сердце ребенка. В последние годы значительных успехов достигает применение экстракорпоральной мембранной оксигенации крови ребенка, при которой забираемая с помощью аппарата кровь насыщается кислородом через специальный контур, а затем возвращается в кровеносное русло.
Кроме медикаментозного, по показаниям назначается хирургическое лечение, например, при пороках сердца, тромбоэмболии легочной артерии, значительной окклюзии коронарных артерий, вызвавшей инфаркт миокарда и т. д.
Возможные последствия легочной гипертензии
Риск развития осложнений повышается при развитии правожелудочковой сердечной недостаточности, но и на ранних стадиях гипертензии остается весьма существенным. К осложнениям относятся нарушения ритма сердца, острая сердечно – легочная недостаточность, массивная, остро развившаяся тромбоэмболия легочной артерии, в большинстве случаев заканчивающаяся молниеносной смертью. Каждое из них может закончиться летальным исходом.
Профилактикой развития осложнений является своевременное обращение к врачу, регулярное обследование и постоянный прием назначенных врачом препаратов.
Прогноз
Прогноз при отсутствии лечения неблагоприятный, так как большинство пациентов погибает в первый год от появления выраженных клинических симптомов и постановки диагноза. При своевременной диагностике и применении лекарственных препаратов прогноз благоприятный, а пятилетняя выживаемость составляет порядка 95%.
У детей, перенесших легочную гипертензию в периоде новорожденности и получавших адекватное лечение, прогноз благоприятный – выживаемость детей составляет более 75%. Большинство маленьких пациентов в дальнейшем не отстают в развитии от сверстников. Неврологические осложнения могут развиться у детей, перенесших длительную искусственную вентиляцию легких.

 Кардиологические и сосудистые заболевания:
Кардиологические и сосудистые заболевания: респираторный дистресс – синдром (острые дыхательные нарушения),
респираторный дистресс – синдром (острые дыхательные нарушения),