В такой ситуации требуется проведение специфического лечения, которым и является кардиоверсия.
Рассмотрим подробно что это за процедура, кому она показана, какой эффект дает, а также противопоказания и возможные осложнения после ее проведения.
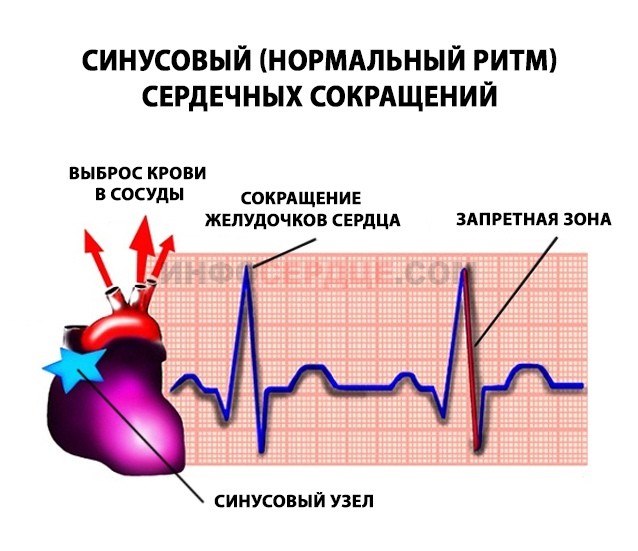
Электрокардиоверсия (ЭКВ) или электроимпульсная терапия (сокращенно ЭИТ) — это процедура, позволяющая восстановить нарушенный ритм сердечных сокращений путем воздействия электрических разрядов. То есть, это синхронизированная электростимуляция работы комплекса желудочков QRS.
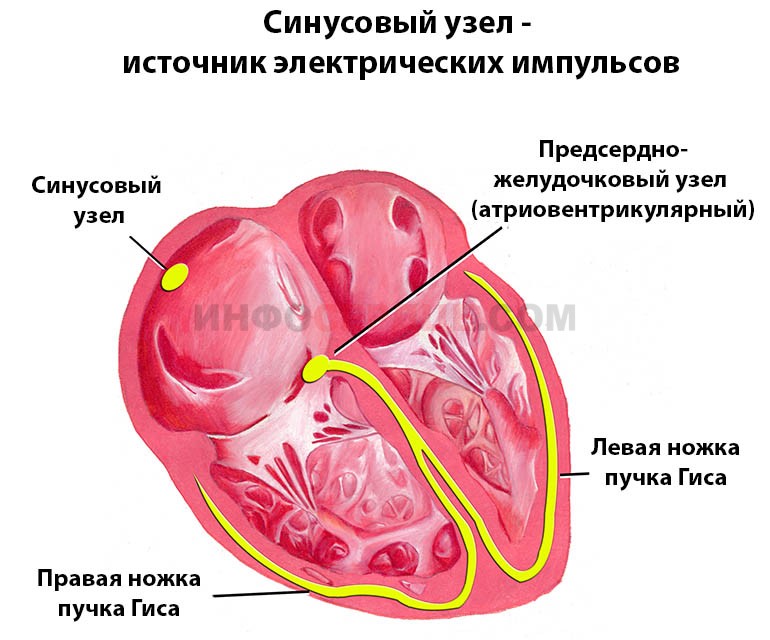
Источник электрических импульсов — синусовый узел, расположенный в сердечной стенке. Именно он обеспечивает равномерное сокращение миокарда (мышечный слой сердца).
При желудочковой экстрасистолии или тахикардии (типы аритмии), мерцании или трепетании предсердий, а также других перебоях сердечного ритма требуется проведение синхронизации с QRS (желудочковые комплексы).
При дефибрилляции, в отличие от ЭИТ, применяются противоположные электрические импульсы. Оптимальное применение — экстренные случаи асистолии (остановки сердца). Соответственно, данные процедуры имеют разное предназначение.
Для купирования пароксизмов (внезапных приступов) и тахиаритмических состояний применяют разные виды кардиоверсии:
- медикаментозная;
- электрическая;
- гибридная.
В большинстве случаев, нормальный сердечный ритм больным с тахиаритмией сначала возвращают медикаментами.
Медикаментозная кардиоверсия — это назначение врача на внутривенное введение антиаритмических препаратов с одновременным мониторированием показателей на экране приборов.
При проведении кардиоверсии любого вида существует риск инсульта. Предварительно проводится подготовительный антитромботический курс путем антикоагулянтной терапии.
Фармакологическая кардиоверсия менее эффективна, чем ЭИТ, но сам принцип процедуры гораздо проще. Препараты относят к категории токсичных средств. Поэтому обычно ее применяют при наблюдении клинической картины нарушений ЧСС (частота сердечных сокращений).
Оптимально применять медикаменты для удержания ритма при начале проявлений пароксизмов мерцательной аритмии и фибрилляции предсердий или в случае, если сорвалось проведение электроимпульсной терапии.
При применении препаратов в первые двое суток после появления тахиаритмического состояния шансы на восстановление ЧСС составляют до 90%, далее — снижаются до 30%.
Для проведения процедуры больного помещают в палату интенсивной терапии, где проводят постоянное мониторирование электрокардиограммы под контролем врачей.
Для возвращения или удержания синусового ритма применяют препараты класса 1А и 1С, которые наиболее эффективны в практике кардиоверсии.
Таблица средств применяемых при наблюдении недавних пароксизмов:
| Средство | Первая дозировка | Следующая дозировка | Последствия, запреты |
| Амиодарон | 5 мг/кг на протяжении 60 мин. | До 50 мг в час. | Снижение ЧСС желудочков и АД, флебит. Замедленная нормализация синусового ритма. |
| Флекаинид | 2 мг/кг на протяжении 10 мин или прием внутрь 200-300 мг. | Исключается. | Не применяют при сложных пороках сердца. Способствует удлинению QRS, увеличению желудочковой ЧСС. |
| Ибутилид | 1 мг/кг в/в на протяжении 10 мин. | 1 мг каждые 10 мин. | Возможно проявление желудочковой тахикардии, замедление ритма желудочков, удлинение ритма QT, требует контроля. |
| Пропафенон | 2 мг/кг в/в на протяжении 10 мин или 450-600 мг внутрь. | Не требуется. | Аналогично флекаиниду. |
| Веркалант | 3 мг/кг на протяжении 10 мин. | 2 мг/кг в/в с интервалом 10 мин и 15 мин. | Препарат новый, после клинических исследований. |
| Соталол для приема внутрь | 80 мг/кг. | 160-320 мг/кг в поделенных дозах. | Иногда отмечается появление брадикардии и гипотензии. |
| Проко-аинамид (новока-инамид) | 33 мг/кг каждую минуту в течение получаса. | 2 мг/кг каждые 10 минут. | Возможно проявление быстрого трепетания предсердий. |
Таблица применяемых препаратов по временному интервалу:
| Показания | Препараты |
| Приступы продолжаются в пределах недели | Первой степени – дофетилид, флекаинид, ибутилид, пропафенон, второй степени – амиодарон, кордарон, хинидин. |
| Длительность более недели | Дофетилид, амиодарон, флекаинид, ибутилид, пропафенон, хинидин, менее результативные - новокаинамид, соталол и дигоксин. |
| Приступы наблюдаются более 3 месяцев | Пропафенон, амиодарон и дофетилид перорально |
Бывают и случаи самопроизвольного устранения приступов тахиаритмии, если не утрачены компенсаторные функции сердечно-сосудистой системы.
В отличие от фармакологического вида, электрическая кардиоверсия считается более эффективной.
Процедура обладает рядом существенных преимуществ:
- контроль за ЧСС;
- нормализация внутрикамерной гемодинамики сердца;
- стабилизация насосной сердечной деятельности;
- возможность свести риск образования тромбов до минимума;
- купирование или снижение прогрессирования сердечной недостаточности;
- купирование симптомов тахиаритмических состояний;
- улучшение качества жизни больного;
- доступность для больных с нарушениями ЧСС;
- небольшая трудоемкость манипуляций процедуры.
Существуют различные техники электроимпульсной терапии:
- наружная — электроды распределяют по грудной клетке с охватом всех участков сердца электрическим полем;
- внутренняя — прямое подключение электродов к сердцу;
- чреспищеводная — один электрод проводят до пищевода (до предсердий), а другой распределяют на перикардиальной зоне;
- трансвенозная — вводится катетер.
Электрические разряды характеризуются кумулятивно-угнетающим эффектом на миокард, что напрямую зависит от энергии электроимпульсов.
Для профилактики повреждений мышечной структуры сердца целесообразно начинать процедуру с электротока низкого напряжения.
Гибридная методика включает оба вышеперечисленных вида кардиоверсии. То есть сначала идет применение антиаритмических средств (класса 1С) а за ним следует проведение электроимпульсной терапии.
Такой подход позволяет повысить результативность ЭИТ и одновременно свести к минимуму риск возможных рецидивов тахиаритмических состояний.
Электрическая кардиоверсия проводится при проявлении пароксизмальной формы тахиамитрии или тахикардии, которые не купируются медикаментозно.
Полный перечень показаний:
- Фибрилляция предсердий.
- Мерцательная аритмия, рефрактерная к фармакологической терапии.
- Тахиаритмические пароксизмы в совокупности со следующими состояниями: ишемия миокарда, инфаркт миокарда, пониженное давление (гипотония), острая сердечная недостаточность.
- Приступы в сочетании с врожденной аномалией строения сердца (WPW-синдром).
- Непереносимость противоаритмических средств.
- Крайне тяжелая переносимость пароксизмальной симптоматики.
- Частые рецидивы приступов, происходящие с короткими интервалами.
- Персистирующая форма мерцательной аритмии — при длительности более 7 дней, но с потенциалом на восстановление ЧСС или при использовании гибридного метода.
Назначение процедуры преследует следующие цели:
- стабилизация сердцебиения;
- предотвращение хронической формы недостаточной деятельности миокарда;
- устранение симптомов (слабость, одышка, сердечные перебои, утрата способности к физической нагрузке);
- обретение потенциала нормально жить даже при угрозе внутрисердечного тромбообразования на фоне нарушений ЧСС.
Электроимпульсная терапия категорически противопоказана при следующих состояниях:
- При интоксикации гликозидами (дигоксин) вследствие терапии.
- При гиперкалиемии (избыток калия в составе крови).
- Отсутствие компенсаторной функции при хронической форме сердечной недостаточности.
Относительные факторы неудачного проведения процедуры с повышенным риском повторных рецидивов или осложнений:
- возрастная категория старше 70 лет;
- перебои сердца, длящиеся более 12 месяцев;
- повторное возникновение тахиаритмических состояний после процедуры;
- изменение размеров камер сердца слева;
- признаки дисфункции предсердий или желудочков с понижением фракции выброса;
- выраженные симптомы ИБС;
- заболевания дыхательной системы;
- критические пороки клапанов сердца, требующие операбельного лечения;
- брадиаритмии, связанные с дисфункцией проводящей системы сердца;
- образование рубцов на поверхности миокарда после инфаркта.
В большинстве случаев (до 95%) удержание или приведение ритма в норму выполняется в плановом порядке, что подразумевает обязательную подготовку.
Исключение составляют экстренные ситуации, требующие немедленного реагирования.
Подготовительные мероприятия включают антитромботическую терапию на протяжении 3-4 недель и прохождение следующих обследований:
- ЭКГ;
- УЗИ;
- мониторирование по Холтеру;
- коронарография (при наличии ишемии);
- нагрузочные пробы (велоэргометрия, тредмил-тест);
- забор крови на уровень калия, с проведением коррекции его уровня;
- отмена антиаритмических средств за несколько суток до ЭИТ;
- за неделю врач назначает прием кроверазжижающих препаратов (прадакса, дабигатран или варфарин, эликвис).
Рекомендации непосредственно перед процедурой:
- нельзя кушать, пить и курить 8-10 часов начиная с вечера накануне;
- побрить волосы на грудной клетке;
- не принимать утром препараты;
- для профилактики повышения АД, а также пациентам с повышенной эмоциональной лабильностью вводят успокоительные препараты.
Больной должен дать письменное разрешение на проведение кардиоверсии.
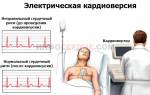
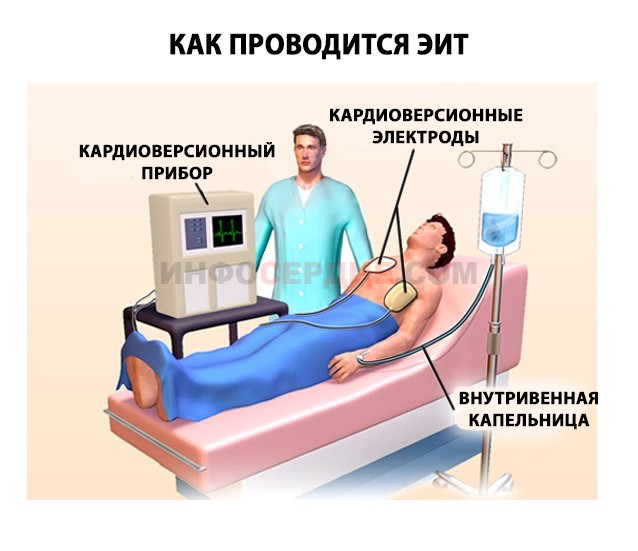
Кардиоверсия электроимпульсами проводится в условиях стационара в отделении реанимации. Для процедуры используют кардиовертер — аппарат, оснащенный электродами и монитором для вывода кардиограммы.
Палата оборудована всеми необходимыми средствами неотложной помощи для экстренных случаев (например, клиническая смерть).
Поэтапное проведение ЭИТ:
- Из-за крайне дискомфортного состояния и болезненных ощущений во время процедуры предварительно производится общая анестезия.
- Устанавливается венозный катетер для свободного доступа к венам.
- Рабочая зона на теле пациента обрабатывается спиртовым раствором.
- Электродные пластины, обработанные специальным гелем, располагают на точках в области сердца и лопаток.
- Производится синхронизация ЧСС.
- Наносят три разряда с повышением энергии от 200 до 360 Дж.
- При отсутствии эффекта обычно переходят к гибридной методике — вводят антиаритмическое средство, затем операция повторяется.
- При повторной неэффективности процедура признается неудачной.
Длительность процедуры варьируется от нескольких минут, до одного часа.
После проведения электроимпульсной терапии больного на несколько часов оставляют в реанимационном отделении стационара. После отхода от наркоза следует перевод в палату отделения кардиологии.
Первые сутки пациент проводит на строгом постельном режиме под постоянным наблюдением врачей, включая мониторирование сердечной деятельности, контроль пульса и артериального давления.
Если признаки осложнений не наблюдаются, то пациента выписывают на 3-5 день после процедуры.
Общее время госпитализации при нормальном течении терапии обычно не превышает 7 суток.
Восстановление на дому включает соблюдение рекомендаций врача, лечебную физкультуру с регулярным выполнением упражнений для правильного дыхания.
Кардиоверсия — это мощное электрическое воздействие на сердце, способное дать результаты как в положительную, так и в отрицательную сторону.
Именно поэтому проводится длительная подготовка, коррекция сопутствующих патологий и обязательный отбор больных по противопоказаниям.
Легкие побочные эффекты (изменения на ЭКГ, ожоги, боль в мышцах) проходят самостоятельно в течение нескольких часов.
Более серьезные отклонения требуют лечения, а иногда действий экстренного характера.
Возможные осложнения указаны в таблице:
| Последствие | В процентном эквиваленте | Профилактика или терапия |
| Легкие повреждения миокарда | 10-35 | Исчезают сами по себе в рамках одного часа. |
| Рост показателей нарушений миокарда в крови | 7-10 | Терапия не требуется, нормализация длится не более 5 суток. |
| Остановка сердца | менее 5 | Асистолия длится не более 5-10 секунд. |
| Брадикардия (медленный пульс) или тахикардия | 3-5 | Требуется введение атропина или бета-блокаторов. |
| Фибрилляция желудочков | менее 1 | Наносят повторный разряд с повышением энергии. |
| Отек легких | 2-3 | Проводится терапия в реанимации. |
| Коллапс (спутанность сознания, резкая гиподинамия) | 3 | Лечение препаратами в реанимационном отделении. |
| Тромбоэмболия | 1-2 | Лечение тромболитическими средствами, хирургическое вмешательство. |
| Инсульт | менее 1 | Антикоагулянтная терапия до и после процедуры. |
В больницах электрокардиоверсию проводят бесплатно, на государственные средства.
В платных клиниках стоимость процедуры составляет не более 10 тыс. рублей. При этом средняя цена находится в пределах 3 тысяч.
Мы получили следующие отзывы людей прошедших через эту процедуру:
Алексей, 42 года
У меня была мерцательная аритмия, врач назначил кардиоверсию. Я конечно испугался, кому охота чтобы в палате реанимации тебя били током, удовольствие ниже среднего. Боялся как бы не было осложнений, да и врачам я не доверяю. Но жена настояла, пришлось идти, ну и кроме того — со здоровьем, а особенно с сердцем — не шутят. Все прошло гладко, повалялся пару дней в больнице и вышел. Теперь наблюдаюсь у врача, раз в две недели хожу, говорит улучшения есть, ну будем надеяться.
Галина, 55 лет
Где-то год назад стало барахлить сердце, пропускать удары, голова стала кружиться. Проходила электрокардиографию, кардиолог поставил диагноз — фибрилляция предсердий. Я не особо поняла что это, назначил лекарства — Варфарин, Кордарон. Пила примерно месяц их и пошла на повторный прием, выяснилось что не помогло. Тогда и назначили мне электрическую кардиоверсию. Начиталась статей в интернете, стало жутковато, вроде процедура то не шуточная, под наркозом. Оказалось конечно все не так страшно, уложили в операционной, поставили укол в вену и все — ничего не помню. А потом полежала в больнице и вышла, делов то. Зато ощущение пропуска ударов исчезло, очень уж оно меня пугало. Врач сказал — кардиограмма в полном порядке, не зря сделала. Так что не бойтесь дорогие мои, врачи у нас хорошие, наркоз сейчас современный, никаких побочек нет. Но лучше делать конечно в платной клинике, здоровье дороже.
Автор статьи: Дмитриева Юлия (Сыч) – В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.