Содержание
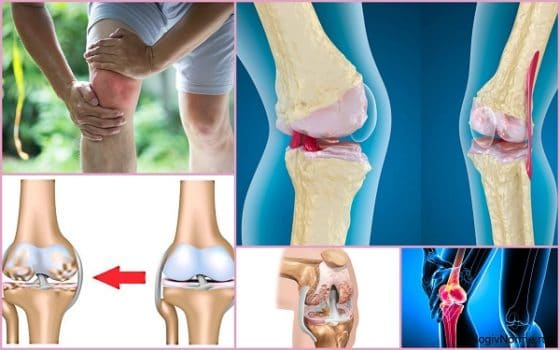
Болезнь невоспалительного характера, при которой постепенно разрушается хрящевая прослойка между бедренной, большеберцовой костью и надколенником называют остеоартрозом коленного сустава. Эта прокладка между суставными поверхностями смягчает удары, обеспечивает их гладкое скольжение. При ее разрушении костное соединение теряет свои функции, что сопровождается болью, ограничением двигательной активности. Если вовремя не провести лечение, то остеоартроз приведет к инвалидности. Поэтому своевременная комплексная терапия крайне важна.
Основные сведения
Остеоартроз коленного сустава или гонартроз (код по МКБ-10 – М17) – это дегенеративно-дистрофический процесс, при котором разрушаются суставные поверхности колена. Эта патология возникает по разным причинам, она имеет постоянное прогрессивное течение и сопровождается компенсаторными реакциями (внутри-, околосуставные разрастания, деформация элементов костного соединения). Артроз колена проявляется болью и ограничением подвижности конечности.
На заметку!
Остеоартроз еще называют остеоартритом. Обычно болезнь протекает без воспаления, но на 2 – 3 стадии в полости сустава может скапливаться выпот (воспалительная жидкость).
Остеоартроз колена занимает 1 место по распространенности среди всех артрозов. Патологию чаще регистрируют у женщин старше 55 лет. Дегенеративно-дистрофические изменения коленного сустава у мужчин наблюдаются до 45 лет. По статистике, у 80% пациентов старше 65 лет выявляют признаки остеоартрита.
В группу риска входят люди с лишним весом, нарушением обменных процессов, гормональным дисбалансом, генетической предрасположенностью (недостаточная выработка внутрисуставной жидкости). Вероятность развития остеоартроза повышается после травм, тяжелой физической работы, занятий силовыми видами спорта и т. д.
В запущенных случаях остеоартрит коленного сустава осложняется постоянной болью, ограничением подвижности, вплоть до полного обездвиживания ноги и инвалидности. Иногда недуг сопровождается некрозом (отмирание) кости, внутрисуставными инфекциями, кровоизлиянием. Чтобы избежать осложнений, нужно начинать лечение на 1 – 2 стадии.
Классификация
Остеоартроз колена в зависимости от локализации бывает:
- Левосторонний – повреждена хрящевая прокладка коленного сустава левой ноги;
- Правосторонний – дегенеративно-дистрофические изменения захватили сочленение правой конечности;
- Двусторонний – поражены колени на обеих ногах (30% случаев).
По характеру течения заболевание бывает:
- Острое – присутствуют выраженные симптомы;
- Хроническое – имеет волнообразное течение: периоды ремиссии (исчезновение симптоматики) сменяются фазами обострения.
С учетом патогенеза различают такие формы артроза:
- Первичный (идиопатический) – развивается самостоятельно без предшествующих болезней, травм;
- Вторичный – возникает на фоне различных заболеваний.
Идиопатический гонартроз чаще диагностируют у пожилых людей, он бывает двусторонний. А вторичную форму болезни выявляют в любом возрасте, чаще поражается одно колено.
Причины и факторы риска
Остеоартрит коленного сустава – это мультифакторное заболевание. Его провоцируют разные заболевания, состояния, привычки. Медики выделили основные причины остеоартроза:
- Чрезмерная физическая активность или повышенная нагрузка на колени. Это характерно для спортсменов, танцоров, людей, которые много ходят, часто приседают, поднимают тяжести, опираются или передвигаются на коленях;
- Травмы колена. Вероятность гонартроза повышается при ушибах, вывихах, повреждении мышц, связок, переломах;
- Врожденные нарушения развития сустава. Риск патологии повышается при недостаточном развитии или искривлении голени, слабости или укорочении мышц бедра. Она может быть вызвана врожденным вывихом коленной чашечки, вальгусной или варусной деформацией, гипермобильностью суставов;
- Сопутствующие болезни. Нередко остеоартроз колена спровоцирован подагрой, ревматизмом, сахарным диабетом, красной волчанкой, местным варикозом и т. д.;
- Лишний вес. Чем больше лишних килограмм, тем выше риск остеоартрита;
- Операции на колене;
- Пассивный образ жизни. При недостатке физической активности замедляется ток крови, метаболизм, ослабляются мышцы, связки;
- Период климакса. Во время менопаузы уменьшается концентрация эстрогена (женский половой гормон), который ранее защищал костные соединения от повреждения.
Риск остеоартрита повышается у пациентов старше 45 лет, кровные родственники которых страдали от этой патологии.
Механизм развития патологии
Болезнь прогрессирует медленно, вначале имеет скрытое течение, первые симптомы могут проявится через несколько лет.
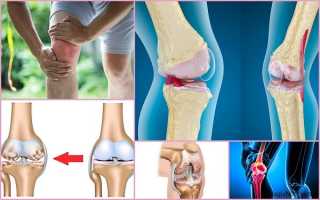
Различают 3 степени остеоартроза, которые отличаются патологическими изменениями коленного сустава и клиническими проявлениями.
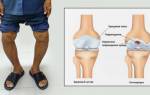
На 1 стадии под воздействием негативных факторов замедляется ток крови в мелких сосудах, которые доставляют питательные вещества к хрящевой прокладке. Тогда она теряет часть влаги, пересыхает, покрывается трещинками, теряет гладкость. Хрящевая ткань расслаивается, суставные поверхности становятся шершавыми, перестают скользить, цепляются друг за друга. Хрящ постоянно повреждается, перестает выполнять свои амортизирующие функции.
На 2 стадии патологические изменения затрагивают костные структуры. Поверхности коленного сочленения подвергаются повышенным нагрузкам, из-за чего расплющиваются. Участки кости, расположенные под поврежденным хрящом, становятся более плотными. По краям суставных площадок появляются костные наросты (остеофиты).
Суставная оболочка и капсула уплотняются, сморщиваются. Синовиальная жидкость становится более густой, хуже смазывает и питает сочленение. Возникает недостаток питательных веществ в хряще, он становится более тонким, а на отдельных участках стирается. В зонах, где он отсутствует начинает разрушатся кость.
На 3 стадии наблюдается сильная деформация суставных поверхностей, они прижимаются друг к другу, подвижность колена ограничивается. Хрящевая прослойка практически отсутствует.
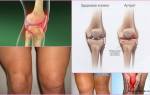
Клинические проявления на разных стадиях
Симптомы остеоартроза коленного сустава отличаются в зависимости от стадии:
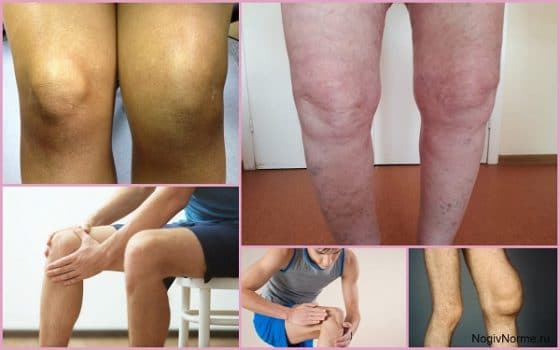
- На 1 стадии болезненные ощущения легкие, появляются только после тяжелой физической нагрузки и быстро исчезают после отдыха. Конечность как будто стягивает или сковывает на участке под коленом. На этом этапе проявляется «стартовая боль», которая проявляется дискомфортом после сна, который исчезает после ходьбы или зарядки. Иногда колено немного отекает, а при синовите оно приобретает форму шара, распухает, тогда любое движение дается с трудом;
- На 2 стадии умеренный болевой синдром становится более выраженным, возникает даже после незначительной нагрузки. Дискомфорт ощущается на передней и внутренней части колена. После отдыха боль исчезает, а при физической нагрузке опять появляется. Амплитуда движений сужается, они сопровождаются болевой реакцией и грубым хрустом. Коленный сустав расширяется. Суставная оболочка расширяется чаще, объем выпота увеличивается, признаки патологии беспокоят дольше, чем на 1 стадии;
- На 3 стадии боли беспокоят почти постоянно, мешают уснуть, их тяжело купировать с помощью сильных медикаментов. Возможно онемение колена, больному тяжело согнуть/разогнуть ногу. Область сустава деформируется, увеличивается в объеме. Конечности приобретают Х-образную или О-образную форму. Больной переваливается со стороны в сторону во время ходьбы, он нуждается в трости или костылях.
Начинать лечение нужно, когда вы заметили первые симптомы остеоартрита колена.
Описание рентгенограммы
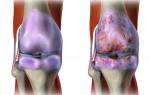
Для выявления остеоартроза проводят рентгенографию. На снимках заметны патологические изменения коленного сочленения, которые отличаются в зависимости от стадии:
- На 1 стадии суставная щель слегка сужается, особенно это заметно, если сопоставить снимки двух конечностей. По краям суставных поверхностей могут присутствовать маленькие единичные остеофиты, хотя чаще они отсутствуют;
- На 2 стадии просвет между поверхностями сочленения уменьшается вдвое. Щелевидный просвет сужается неравномерно – больше на внутренней части, которая выдерживает более высокие нагрузки. Происходит разрушение хряща и менисков. Костные наросты по краям суставной площадки увеличиваются;
- На 3 стадии щель сильно сужается или исчезает. Наблюдается сильная деформация кости, она расширяется или уплощается. Количество остеофитов по краям суставной площадки увеличивается, они крупные, острые, сливаются со смежной костью.
На последней стадии коленный сустав отклоняется от вертикальной оси, что проявляется вальгусной или варусной деформацией. Изменяются нормальные точки прикрепления мышц или сухожилий, они укорачиваются или растягиваются, не могут нормально сокращаться. При остеоартрозе 3 степени больной становится инвалидом.
Диагностические меры
Заподозрить остеоартроз коленного сустава можно уже после сбора анамнеза, осмотра и пальпации пациента. Чтобы подтвердить диагноз, проводятся такие исследования:
- Рентгенография в двух проекциях позволяет заметить сужение щели, остеофиты, деформацию. На ранних этапах исследование не информативно;
- МРТ позволяет оценить состояние окружающих мягких тканей (суставная оболочка, капсула, мышцы, связки);
- Артроскопия – это исследование полости коленного сустава, которое позволяет исследовать все структурные элементы сочленения изнутри;
- КТ позволяет заметить патологические изменения костной ткани на ранних стадиях. Но она менее информативна при обследовании мягких тканей.
Лабораторные исследования крови и мочи часто при гонартрозе показывают нормальные результаты. Поэтому они не имеют клинической ценности. УЗИ – это тоже слабый диагностический инструмент.
Можно ли полностью вылечить остеоартроз колена
Навсегда вылечить остеоартроз коленного сустава не удастся, это связано с его биологическими особенностями. Больной не сможет восстановить структуру хрящевой прокладки, если она уже покрыта трещинами или стерлась местами. Еще более нереально восстановить структуру поврежденной кости.
Методы терапии в зависимости от стадии остеоартроза
Лечение остеоартроза коленного сустава проводит ортопед, ортопед-травматолог или ревматолог. Врач решает, какой способ терапии больше подходит пациенту – консервативный или хирургический.
Обычно остеоартроз лечат комплексно:
- Прием медикаментов;
- Использование ортопедических приспособлений;
- Диета;
- Лечебная физкультура;
- Мануальная терапия;
- Физиотерапия;
- Народные средства;
- Хирургическое вмешательство.
Схема лечения может дополнятся современными процедурами: плазмотерапия, инъекции стволовых клеток.
При выборе терапевтических методик учитывается степень тяжести остеоартроза колена. На ранней стадии больной должен принимать хондропротекторы, заниматься лечебной физкультурой, соблюдать диету, периодически носить бандаж для поддержки колена.
На раннем этапе 2 степени остеоартроза вышеописанные консервативные методики дополняются физиотерапией, массажем и т. д. Во второй половине 2 стадии дегенеративные изменения уже выраженные, поэтому может понадобится операция. На последнем этапе хирургическое лечение дополняется консервативными методами.
Группы препаратов
Медикаменты внутреннего и наружного действия применяют для устранения симптоматики, замедления или остановки развития патологии и ускорения обменных процессов.
Препараты для лечения остеоартроза:
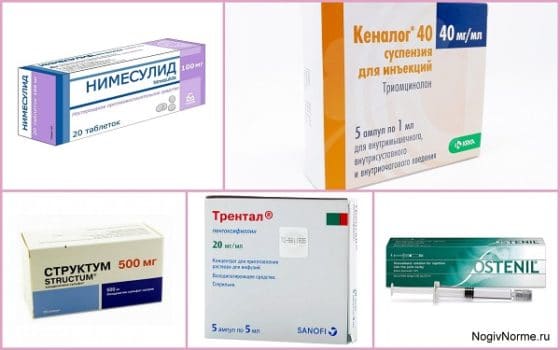
- НПВП: Мелоксикам, Диклофенак, Нимесулид, Мовалис. Таблетки, уколы, мази купируют боль и воспаление;
- Анальгетики: Темпалгин, Анальгин, Пенталгин. Устраняют легкий и умеренный болевой синдром. Менее эффективны, чем НПВП;
- Глюкокортикостероиды: Гидрокортизон, Кеналог, Флостерон. Внутрисуставные инъекции применяют для устранения сильной боли и отека, которые не удалось купировать НПВП;
- Хондропротекторы: Артра, Терафлекс, Дона, Структум, Глюкозамин. Таблетки, капсулы, уколы останавливают или замедляют разрушение хряща, улучшают общее состояние;
- Сосудорасширяющие препараты и миорелаксанты: Никошпан, Трентал, Мидокалм, Сирдалуд. Первые снимают спазм сосудов, восстанавливают кровообращение, питание хряща. Миорелаксанты (вторые 2 препарата) расслабляют мышцы, нормализуют обменные процессы, ослабляют боль.
- Протекторы синовиальной жидкости: Остенил, Гиуран, Ферматрон. Растворы для инъекций на основе гиалуроновой кислоты увеличивают объем суставной жидкости, тогда поверхности коленного сочленения лучше скользят, ослабляется болезненные ощущения, нормализуется подвижность ноги.
Наружные средства в форме мазей, кремов, гелей (Апизартрон, Эспол, Диклоенак, Вольтарен) ослабляют симптомы остеоартроза колена.
Медикаментозное лечение проводится под контролем врача, так как многие препараты вызывают серьезные побочные реакции (изъязвление слизистой желудка, кишечника, нарушение работы печени, почек).
Лечение стволовыми клетками
Лечение остеоартрита коленного сустава стволовыми клетками позволяет уменьшить боль, улучшить функции коленного сустава, остановить дегенеративно-дистрофические процессы, создает условия для восстановления хряща.
Процедура заключается в заборе костного мозга. Ее проводят после анализа крови, рентгенографии, ЭКГ. Это необходимо, чтобы исключить противопоказания.
Манипуляция проводится натощак, пациент ложится на живот, врач обрабатывает место пункции анестетиком. Потом производится забор 100 мл костного мозга через ягодичную область из тазовой кости. Полученная жидкость отправляется на обработку в лабораторию. Процедура длится 25 минут, после чего пациент отправляется домой.
Через 3 недели больной должен посетить клинику, где ему сделают укол препаратом, который содержит несколько миллионов стволовых клеток. Врач обрабатывает антисептиком область колена, потом делает внутрисуставную инъекцию. После чего на ногу накладывают повязку.
Далее пациент должен посещать врача для проведения осмотра и реабилитационных мероприятий.
Плазмолифтинг
PRP-терапия или плазмотерапия заключается в введении в полость сустава собственной плазмы крови, обогащенной тромбоцитами. После курса процедур уменьшаются симптомы воспаления, останавливается разрушение коленного сустава, активируется процесс восстановления хрящевой ткани.
Во время процедуры производится забор 10 – 50 мл венозной крови. Затем она помещается в центрифугу, где разделяется на фракции. После этого плазму, обогащенную тромбоцитами, вводят в полость коленного сустава через шприц.
Внимание!
Рекомендуемое количество уколов – от 3 до 6 (по 1 в неделю). Стоит 1 инъекция – от 3000 рублей и выше.
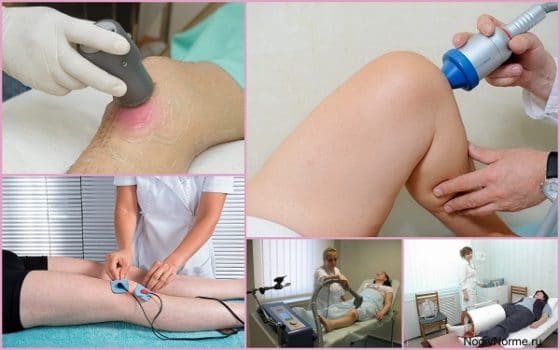
Применение физиотерапевтических процедур
Физиолечение помогает уменьшить боль, воспаление, улучшить обменные процессы, трофику пораженного сустава, остановить развития остеоартроза. Для этой цели применяют такие методы:
- Лазеротерапия снижает чувствительность нервных окончаний, ослабляет боль, активизирует кровообращение. Курс состоит из 15 процедур;
- Магнитотерапия ускоряет циркуляцию крови, повышает местный иммунитет, способствует восстановлению тканей, быстрее рассасывает отеки. Понадобится от 10 до 12 сеансов;
- Электрофорез уменьшает боль, воспаление, останавливает развитие дегенеративно-дистрофических процессов в области колена (в зависимости от использованного препарата: НПВС, анальгетики, хондропротекторы). Нужно провести 10 – 12 процедур;
- Рентгенотерапия обезболивает, купирует воспаление, запускает процессы регенерации. Нужно провести 10 сеансов;
- Ударно-волновая терапия уменьшает отечность, боль, восстанавливает подвижность. Полный курс состоит из 5 процедур.
Лечение остеоартроза коленного сочленения может дополнятся СУФ-облучением, СМВ-, ультразвуковой терапией, радоновыми и сероводородными ваннами и т. д.
ЛФК и мануальная терапия
Лечебная гимнастика при остеоартрозе коленного сустава улучшает кровообращение, обмен веществ, укрепляет мышцы, повышает эластичность связок. При регулярных тренировках повышается тонус мышц, суставная щель перестает сужаться, останавливается разрушение элементов сочленения, восстанавливается подвижности больной ноги. Поначалу упражнения выполняют под контролем инструктора, а потом заниматься можно в домашних условиях.
Массаж дополняет ЛФК на 1 стадии и в первой половине 2 фазы. Эта методика помогает нормализовать циркуляцию крови, метаболизм на поврежденном участке, остановить дегенеративные процессы, улучшить двигательную активность колена. Во время процедур применяются методики поглаживания, растирания, похлопывания, потряхивания, вибраций.
Мануальная терапия – это воздействие рук терапевта на пораженный коленный сустав. Используется 2 способа воздействия – манипуляция и мобилизация. Первый предполагает выполнение резких движений для коррекции деформированных сочленений, а второй – плавная вытяжка костей. Манипуляция ослабляет боль, мышечные спазмы, улучшает подвижность. Мобилизация освобождает пораженный хрящ от защемления, останавливает его разрушение.
Механотерапия усиливает эффект от ЛФК и массажа. Во время процедуры применяются вибрационные тренажеры, утяжелители, механические массажеры.
Ортопедические приспособления
Наколенники и бандажи уменьшают нагрузку на коленный сустав. Тогда уменьшается боль, воспаление, нормализуется ток крови, возобновляется подвижность. Для этих целей используют такие виды ортопедических приспособлений:
- Закрытые наколенники применяются для профилактики и при 1 степени остеоартроза. Они фиксируют, ослабляют боль, нормализуют кровоток;
- Открытые наколенники используют со 2 стадии патологии. Плотно фиксируют. Снижают нагрузку, согревают;
- Шарнирные бандажи подходят для любых степеней болезни. Обеспечивают фиксацию разной степени;
- Наколенники с подогревом используют при отсутствии воспалительного процесса. Избавляют от боли, стимулирую кровоток и выработку суставной жидкости.
Наколенники выбирают под присмотром врача с учетом степени тяжести гонартроза.
Принципы питания
При остеоартрозе нужно корректировать питание, чтобы нормализовать вес, снизить нагрузку на колено, нормализовать обменные процессы и трофику хряща.
Принципы питания при остеоартрите:
- Пополняйте рацион сезонными овощами, фруктами, ягодами, зеленью, постным мясом, рыбой, орехами и т. д.;
- Дополняйте рацион блюдами, богатыми на природный коллаген: холодец, желе, заливное с рыбой;
- Принимайте рыбий жир;
- Откажитесь от жирной, жареной еды, полуфабрикатов, продуктов, богатых на химические вещества;
- Исключите из меню простые углеводы: сахар, газировки, кондитерские изделия;
- Принимайте пищу 5 – 6 раз за сутки, порциями не более 250 г;
- Пейте 2 л воды за сутки;
- Отваривайте, готовьте на пару, тушите, запекайте без масла продукты.
Делайте меню разнообразным, чтобы диета не была в тягость.
Применение народных средств
Основное лечение дополняется отварами, настойками для внутреннего применения и компрессами, растирками, примочками, мазями, ванночками для наружного использования.
Эффективные народные средства при остеоартрозе коленного сустава:
- Заварите 1 ст. л. свежих цветов одуванчика 500 мл кипятка. Поставьте на огонь, доведите до кипения, остудите и пейте по 100 мл за 30 минут до трапезы дважды за день. К урс длится месяц;
- Измельчите стебли и листья чистотела, залейте оливковым или подсолнечным маслом, накройте, оставьте на 14 дней в темном месте. Потом втирайте в больное колено дважды за сутки до впитывания. Применяйте 4 недели;
- Измельчите корень хрена, залейте кипятком, поставьте на огонь еще на 2 – 3 минуты. Потом остудите, процедите, кашицу смешайте с 1 ст. л. меда. Смочите марлю или чистую салфетку в отвар, переложите на нее смесь, приложите к колену, оберните пищевой пленкой и утеплите. Держите до появления жжения (не дольше 20 минут).
Эти рецепты помогают ослабить симптоматику гонартроза. Применяют их только после одобрения врача.
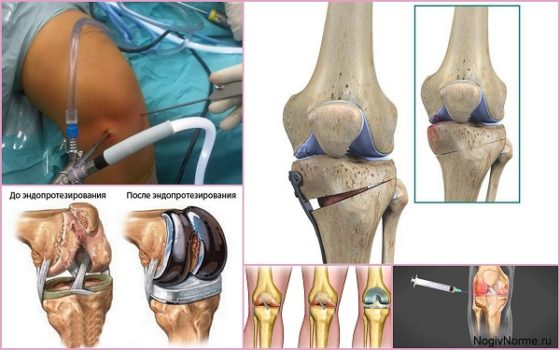
Хирургические методы лечения
Операцию при остеоартрозе коленного сустава назначают в таких случаях:
- На 3 стадии болезни при наличии сильной боли, которая не купируется стероидами;
- Сильная деформация и нарушение функции костного соединения;
- Ограничение трудоспособности у пациентов молодого или среднего возраста.
Для восстановления функций больной конечности назначают следующие виды хирургического вмешательства:
- Пункция – откачивание выпота из сустава шприцем. Уменьшает давление на сочленение, нормализует подвижность, купирует воспаление;
- Артроскопия – малоинвазивная операция, которую проводят через небольшие проколы вокруг колена. Позволяет устранить фрагменты разрушенного хряща;
- Остеотомия – деформированный сустав распиливают, потом фиксируют под другим углом с помощью пластин или аппарата Илиазарова;
- Эндопротезирование – замена разрушенного сустава биологически совместимым протезом из титана. Полностью восстанавливает функции колена.
Артроскопия наиболее эффективна на ранних этапах, а эндопротезирование – на 3 стадии.
Прогноз, изменение образа жизни
Практически всем пациентам, которые начали лечение на 1 стадии или в первой половине 2 фазы гонартроза удалось остановить развитие патологии. Начиная со второй половины средней стадии прогноз менее благоприятный, так как коленный сустав уже сильно поврежден, присутствуют серьезные осложнения. При комплексном лечении (консервативное и хирургическое) можно остановить или замедлить патологию. Если продолжать игнорировать проблему, то она приведет к инвалидности.
Чтобы достигнуть стойкой ремиссии при остеоартрозе, нужно соблюдать такие рекомендации:
- Применяйте ортопедические приспособления и трость для разгрузки сустава;
- Носите удобную обувь с ортопедическими стельками;
- Правильно питайтесь;
- Регулярно занимайтесь лечебной физкультурой;
- Избегайте чрезмерной физической нагрузки, тяжелой работы, стрессов;
- Откажитесь от алкоголя и сигарет;
- Принимайте хондропротекторы и другие препараты, которые восстанавливают обменные процессы в костном соединении.
Чем раньше будет начать лечение остеоартроза коленного сустава, тем быстрее и легче удастся остановить его разрушение. Комплексное лечение включает прием медикаментов, ношение ортопедических приспособлений, ЛФК, диету, физиотерапию и т. д. Хирургическое вмешательство показано со 2 половины средней стадии. Операция не гарантирует полного восстановления функций больной конечности и грозит осложнениями, поэтому лучше начинать лечение, как можно раньше.